Neurodermitis - Ursachen, Symptome und Behandlung
Die Neurodermitis äußert sich durch typische Symptome. Die Diagnostik einer Neurodermitis ist umfangreich. Für die Entstehung einer Neurodermitis gibt es verschiedene auslösende Faktoren. Die Neurodermitis ist nicht heilbar.
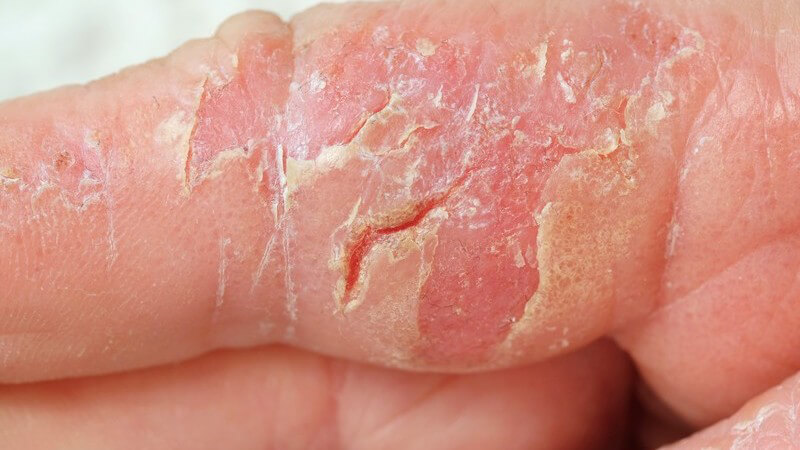
Krankheitsbild
Schätzungsweise leben zwischen 3,5 und 5 Millionen Neurodermitis-Betroffene allein in Deutschland - Tendenz steigend. Es handelt sich hierbei um eine Erbkrankheit, die zu den atopischen Erkrankungen gezählt wird. Das bedeutet, ähnlich wie bei Heuschnupfen oder allergischem Asthma, ist das Hauptproblem ein übersensibles Immunsystem, das auf eigentlich harmlose Stoffe mit starken Abstoßungsreaktionen antwortet.
Ursachen
Die Neurodermitis entsteht erstmals durch eine Allergie gegen Lebensmittel oder andere Allergie auslösende Stoffe wie zum Beispiel Pollen. Auch ein Kontakt mit bestimmten Materialien wie unter anderem Wolle können eine Neurodermitis auslösen.
Zusätzlich kann die Veranlagung zu dieser Erkrankung auch vererbt werden. Wenn ein Elternteil an Neurodermitis erkrankt ist, haben die Kinder ein erhöhtes Risiko auch daran zu erkranken. Zu den häufigsten Faktoren für einen akuten Neurodermitis-Schub gehören ebenso:
- falsche Reinigung
- Schwitzen
- schmutzige/feuchte Arbeit
- Tabak
- Klimaveränderungen
- psychische Auslöser (z.B. Stress, Trauer etc.) sowie
- Hormone
Bei Patienten mit Neurodermitis ist die zelluläre Immunität herabgesetzt, sodass sie eine höhere Anfälligkeit für Infektionen haben. Auch ist die Konzentration des Immunglobulin E, welches für allergische Reaktionen verantwortlich ist, bei den meisten Betroffenen erhöht.
Jedes fünfte Kind leidet heutzutage an der Hauterkrankung. Studien zufolge sind besonders Kinder in den Industriestaaten immer häufiger von Neurodermitis betroffen.
Man vermutet, dass die steigende Anzahl mit dem modernen Lebensstil zu tun hat. Mögliche Faktoren seien
- eine übertriebene Hygiene
- Luftverschmutzung sowie
- exotisches Essen.
Häufig ist die Rede vom Verzehr von falschen Nahrungsmitteln.
Doch Eltern wird dringend davon abgeraten, nach eigener Meinung bestimmte Lebensmittel aus dem Speiseplan ihrer Kinder zu streichen. Nur wenn eine Überempfindlichkeit nachgewiesen wurde, ist dies zu empfehlen.
Zudem weisen Experten darauf hin, dass Neurodermitis bei Babys und Kleinkindern meist nur sehr schwach ausgeprägt ist und nach einiger Zeit wieder von allein verschwindet. Werden bereits im Kleinkindalter bestimmte Produkte wie Eier oder Milch weggelassen, kann dies früher oder später zu gesundheitlichen Problemen führen.
Am besten ist es, man lässt beim Hautarzt einen Allergietest durchführen; auf diese Weise wird schnell klar, ob eine Ernährungsumstellung nötig ist, um die Beschwerden des Kindes zu lindern.
Verlauf
Die Krankheit verläuft für die Betroffenen in der Regel zufrieden stellend. Werden die verordneten Medikamente eingenommen, kann ein fast normales Leben geführt werden. Eine vollständige Heilung ist jedoch nicht möglich.
Symptome
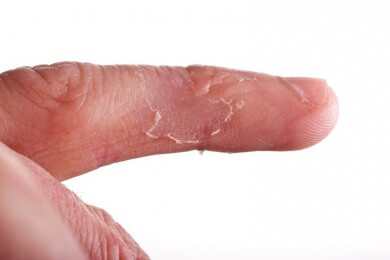
Patienten mit Neurodermitis haben sehr trockene Haut, die sich auch meist schuppt. Die trockene Haut juckt sehr stark, weshalb die Betroffenen dauernd das Bedürfnis haben, zu kratzen.
Die Haut ist meist schlechter durchblutet als bei gesunden Menschen. Je nachdem, wann eine Neurodermitis auftritt, unterscheidet man verschiedene Formen, die auch unterschiedliche Symptome aufweisen:
Milchschorf
Babys haben sehr häufig den so genannten Milchschorf. Dies ist eine Form der Neurodermitis; sie kommt an Armen und Beinen und im Gesicht vor. Der Milchschorf besteht aus krustigen gelblichen Stellen, die auch nässen können.
Die meisten Babys haben jedoch in den ersten Lebensmonaten Milchschorf am Kopf im Bereich der Haare. Dieser verschwindet jedoch nach einigen Monaten von selbst und hat nur in seltenen Fällen eine längerfristige Erkrankung zur Folge.
Weitere Formen
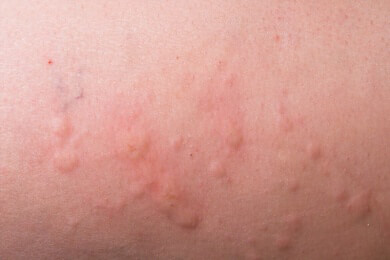
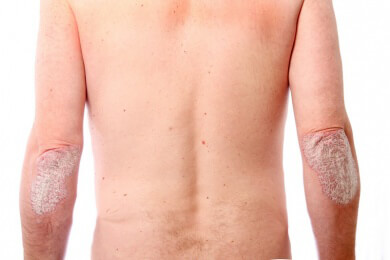
Eine andere Form der Neurodermitis befällt den ganzen Körper. Die Erkrankung zeigt sich durch kleine Knötchen, die stark jucken. Eine weitere Form der Neurodermitis befällt zum Beispiel die Ellbogen und Kniekehlen.
Die Haut ist anfangs entzündet und verdickt sich nach einigen Jahren. Diese Form der Neurodermitis tritt häufig im Jugendalter auf.
Diagnose
Der Arzt befragt den Patienten nach den genauen Symptomen und ob in der Verwandtschaft bereits Neurodermitiserkrankungen oder Allergien vorkommen. Zusätzlich erfolgt eine körperliche Untersuchung, bei der der Arzt die betroffenen Hautstellen begutachtet.
Liegt eine Neurodermitis vor, kann dies oft schon aufgrund der Hautveränderungen diagnostiziert werden. Zusätzlich weisen Neurodermitispatienten jedoch noch charakteristische Merkmale wie zum Beispiel Schatten unter dem Auge oder tiefe Handlinien auf.
Anschließend führt der Arzt einen Allergietest durch. Dazu werden verschiedene Allergie auslösende Stoffe (wie Tierhaare, Hausstaubmilben) auf die Unterarme des Patienten getropft. Die Tropfen werden mit einer Nadel eingeritzt, so dass die Lösung unter die Haut des Patienten gelangen kann.
Reagiert der Patient allergisch auf einen oder mehrere Stoffe, verfärben sich die einzelnen Stellen nach kurzer Zeit rötlich. Zusätzlich erfolgt eine Blutabnahme. Liegt eine Neurodermitis vor, ist ein bestimmter Wert im Blut erhöht, so dass dies den Diagnosenverdacht absichern kann.
Pricktest
Der Pricktest zählt zu den Hauttests. Bei einer Neurodermitis soll mit ihm festgestellt werden, ob es zu einer überschießenden Immunantwort des Körpers kommt, wenn dieser in Kontakt mit bestimmten Stoffen gerät. Bei einer Neurodermitis ist dies in der Regel so.
Im Rahmen des Pricktests gibt man kleine Mengen von diversen Allergenlösungen auf den Unterarm. Danach ritzt der Arzt die Haut des Patienten behutsam mit einer Lanzette an. Auf diese Weise kann die jeweilige Substanz in die Haut eindringen.
Nach 20 Minuten Wartezeit wird das Testresultat dann abgelesen. Besteht tatsächlich eine Allergie gegen den getesteten Stoff, macht sich dies an der betroffenen Stelle durch das Auftreten von kleinen juckenden Quaddeln bemerkbar.
Zu den häufigsten Allergenen, die man bei einem Pricktest untersucht, gehören vor allem
Auch das Testen von Nahrungsmitteln ist auf diese Weise möglich, mit dem Unterschied, dass der Arzt die Lanzette vor dem Einritzen der Haut erst in ein bestimmtes Nahrungsmittel eintaucht.
Reibetest
Eine Alternative zum Pricktest ist der Reibetest, bei dem man das Allergen am Unterarm verreibt. Im Falle einer Allergie kommt es nach 20 Minuten zur Bildung von juckenden Quaddeln.
Intrakutantest
Eine andere Testmöglichkeit ist der Intrakutantest. Bei diesem Verfahren injiziert der Arzt mit einer kleinen Kanüle ein verdünntes Allergen unmittelbar in den Unterarm oder den Rücken.
Auch bei diesem Test bildet sich bei einer Allergie nach 20 Minuten eine juckende Quaddel. Diese Testmethode wird jedoch nur dann durchgeführt, wenn die anderen Tests keine genauen Aufschlüsse liefern. Da die Allergenmengen, die beim Intrakutantest in den Körper gelangen, größer sind als beim Pricktest, erhöht sich jedoch das Risiko von ausgeprägten allergischen Reaktionen.
Weil bei Menschen, die unter Neurodermitis leiden, bestimmte Antikörper im Blut stärker vorkommen als bei gesunden Menschen, kann dies falsche positive Testresultate zur Folge haben. Das heißt, dass eine positive Testreaktion nicht unbedingt das tatsächliche Vorhandensein einer Allergie bedeutet. So muss der Arzt die Testresultate richtig mit den Beschwerden des Patienten in Zusammenhang bringen.
Atopie-Patchtest
Als Atopie-Patchtest bezeichnet man eine spezielle Form des Epikutantests. Bei einem Epikutantest werden spezielle Allergieauslöser wie Inhaltsstoffe von Kosmetika, Desinfektionsmittel oder Nickel einem Allergietest unterzogen.
Im Rahmen eines Atopie-Patchtests testet man dagegen Allergene, von denen eine Allergie vom Typ I ausgelöst wird. Zu Typ-I-Allergien zählen
- allergisches Asthma
- Nahrungsmittelallergien und
- Heuschnupfen.
Zum Einsatz kommt der Atopie-Patchtest, wenn Verdacht besteht, dass die Neurodermitisbeschwerden durch Pollen, Hausstaubmilben oder bestimmte Lebensmittel verschlimmert werden. Zur Durchführung eines Atopie-Patchtests löst man die Allergene zumeist in Vaseline und trägt sie mit einem speziellen Pflaster, das auf dem Rücken befestigt wird, auf die Haut auf.
Wichtig ist, dass vor dem Test auf dem Rücken keinerlei Ekzeme vorhanden sind. Kommt es nach 48 bis 72 Stunden auf dem Rücken zur Entstehung eines Ekzems, gilt dies als positives Testresultat.
Der Atopie-Patchtest zählt nicht zur Routinediagnostik. Er gilt als sinnvoll, um abzuklären, welche Faktoren ständig wiederkehrende Neurodermitisschübe auslösen.
Blutuntersuchung
Im Rahmen der Neurodermitis-Diagnostik besteht auch die Möglichkeit, eine Blutuntersuchung vorzunehmen. So lässt sich durch einen Bluttest feststellen, ob die Hautentzündung von Immunglobulinen ausgelöst wird.
Mithilfe von speziellen Laboruntersuchungen ist es möglich, die Menge des Immunglobulins E (IgE) zu ermitteln. Ein erhöhter IgE-Wert liegt nicht nur bei einer Allergie, sondern auch bei Neurodermitis vor. Durch weitere Untersuchungen kann auch das Allergen, gegen das sich das Immunglobulin richtet, festgestellt werden.
Behandlung
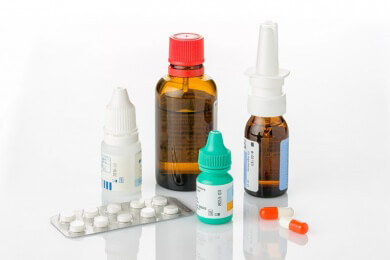
Ein einzelnes Medikament zur Behandlung der Neurodermitis gibt es nicht.
Medikamente
Die juckenden und geröteten Hautstellen werden in jedem Fall mit speziellen Salben (zum Beispiel auch mit Kortison) behandelt. Die Salben geben der Haut das fehlende Fett zurück und machen sie weniger anfällig für Infektionen mit Bakterien oder Viren.
Zusätzlich werden Allergietabletten, so genannte Antihistaminika, verordnet. Liegt ein schwerer Neurodermitisschub vor, kann auch eine orale Kortisongabe (Kortison wird eingenommen) notwendig werden.
Salben mit Tacrolismus
Neue Hoffnung auf Linderung versprechen nun Studien mit neuartigen Salben, die das selektives Immunsuppressivum Tacrolismus enthalten. Dieser Arzneistoff lindert effektiv die Abwehrreaktionen des Körpers und dämmt somit die Stärke der Schübe ein. Besonders beachtenswert ist, dass im Rahmen dieser Studien die beschwerdefreien Zeiträume um das bis zu Zehnfache ausgedehnt werden konnten.
Es macht also Sinn, den behandelnden Hautarzt auf eine derartige Therapie anzusprechen. Hierbei werden zweimal in der Woche, auch in beschwerdefreien Zeiten, die betroffenen Hautstellen mit der Salbe eingerieben. Auch für empfindliche Stellen wie die Armbeugen, den Hals oder das Gesicht eignet sich die Salbe. Zusätzlich zu ihrer medizinischen Wirkung pflegt sie und unterstützt die natürliche Hautbarriere.
Bachblütentherapie
Bei der Bachblütentherapie handelt es sich um ein alternativmedizinisches Verfahren, das in den 30er Jahren von dem englischen Mediziner Edward Bach (1886-1936) entwickelt wurde. Nach dessen Ansicht werden körperliche Krankheiten von seelischen Gleichgewichtsstörungen verursacht. Mithilfe der Bachblütentherapie lässt sich das Ungleichgewicht zwischen Geist und Seele wiederherstellen.
Bei einer Neurodermitis leiden die Patienten nicht selten unter Stimmungsschwankungen, die wiederum die Folge der extremen Hautveränderungen sind. Im schlimmsten Fall können diese Stimmungsschwankungen sogar in eine Depression münden. Um dies zu verhindern, wird eine Bachblütentherapie empfohlen.
Verwendete Substanzen
Bei den so genannten Bachblüten handelt es sich um Essenzen von Quellwasser und unterschiedlichen Kräutern wie zum Beispiel
- Schottisches Heidekraut
- Rotbuche
- Springkraut oder
- Gelbe Weide.
Insgesamt gibt es 38 Essenzen, die in sieben Gruppen eingeteilt werden. Diese Gruppen ordnete Bach wiederum bestimmten Gemütsverfassungen wie beispielsweise Angst, Einsamkeit oder Überempfindlichkeit zu.
Die Einnahme der Bachblüten soll dabei helfen, die negativen Gemütszustände zu überwinden. Von der Schulmedizin wird die Bachblütentherapie jedoch abgelehnt und als pseudowissenschaftlich eingestuft.
Die Darreichung der Bachblüten erfolgt in Form von Tropfen, die man rezeptfrei in der Apotheke erhält. Es wird empfohlen, die Tropfen viermal täglich einzunehmen.
Alternativ lassen sich die Bachblüten auch auf die Haut auftragen. Nebenwirkungen durch die Bachblütentherapie sind nicht zu befürchten, sodass sie sogar bei kleinen Kindern zur Anwendung kommen kann.
Lichttherapie
Oftmals wird auch eine Lichttherapie durchgeführt. Hier wird die Haut mit ultraviolettem Licht bestrahlt und zuvor ein Medikament eingenommen, das die Wirkung der Strahlen verstärken lässt. Die Hautentzündungen sollen durch diese so genannte Phototherapie zurückgehen.
PUVA-Therapie
Sind die Beschwerden stark ausgeprägt, besteht die Möglichkeit, eine PUVA-Therapie (Psoralen + UVA) durchzuführen. Bei diesem Verfahren erhält der Patient vor dem Einsatz der UVA-Lichtstrahlen eine Substanz namens Psoralen. Psoralen hat die Eigenschaft, die Strahlenwirkung deutlich zu verstärken.
Ein Nachteil der PUVA-Therapie ist allerdings, dass die Haut nach der Behandlung überaus empfindlich auf Licht reagiert. Darüber hinaus besteht durch die ultraviolette Strahlung ein gewisses Hautkrebsrisiko. Aus diesem Grund erfolgt die PUVA-Therapie eher selten.
Hautpflege
Neurodermitis-Patienten müssen zusätzlich darauf achten, welche Pflegeprodukte sie verwenden. Auch bei Waschmitteln sollte auf die Zusammensetzung geachtet werden. Grundsätzlich sollten nur milde Produkte ohne Parfum verwendet werden.
Empfohlen wird im Rahmen einer Neurodermitis-Therapie die Verwendung von speziellen medizinischen Ölbädern sowie von Pflegeprodukten, die Harnstoff (Urea) enthalten. So erhöht Harnstoff den Wasseranteil der oberen Hautschicht und trägt damit zur Normalisierung der Hautflexibilität bei. Des Weiteren lässt sich die natürliche Hautbarriere wiederherstellen.
Baden mit Bleichmittel gegen Neurodermitis - weniger Ekzeme, weniger Juckreiz
Schätzungsweise vier Millionen Menschen in Deutschland leiden an Neurodermitis - Tendenz steigend. Wenn die gereizte Haut durch Bakterien besiedelt wird, verschlimmern sich die Symptome und führen zu einem Teufelskreis aus Jucken, Kratzen und Entzündungen.
Wie eine randomisierte Studie zeigt, könnte eine ungewöhnliche Therapie helfen: regelmäßige Vollbäder mit dem Bleichmittel Natriumhypochlorit lassen die Ekzeme deutlich abklingen. Bereits nach vier Wochen besserte sich das Hautbild und die Patienten litten weniger unter Juckreiz.
Problematische Bakterien - Staphylococcus aureus
Nässende Haut, Pusteln und verschorfte Krusten - die Symptome von Neurodermitis sind vielfältig. Dass Entzündungen auf immer größere Hautareale übergreifen, liegt vor allem an Staphylococcus aureus.
Das Bakterium siedelt bevorzugt auf gereizten Hautpartien führt dort zu einer so genannten Superinfektion. Die klassische Therapie bei atopischer Dermatitis besteht deshalb in Antibiotika.
Kurzfristig bringen diese meist Erfolg. Auf lange Sicht steigt jedoch das Risiko, dass sich resistente Keime ansiedeln.
Auch Desinfektionsmittel sind seit vielen Jahren erprobt. Sie sollen die Kolonisierung der Haut mit Keimen reduzieren. Antiseptika wie Chlorhexidin rufen jedoch Hautirritationen hervor, Gentanaviolett verfärbt die Haut.
Handeslübliche Chlorbleiche wie Natriumhypchlorit, die auch zur Desinfektion in Schwimmbädern eingesetzt wird, ist für die Haut dagegen gut verträglich. Voraussetzung: man reduziert die Anzahl der Bäder auf zweimal wöchentlich und achtet auf eine niedrige Dosis. Für ein Vollbad hat sich ein Zusatz von einem Becher 6-prozentigem Natriumhypochlorid bewährt.
Auch für Kleinkinder geeignet
In mehreren internationalen Studien, unter anderem in Chicago, ist die Wirksamkeit von Natriumhypochlorid mittlerweile belegt. Auch Säuglinge profitieren vom Bad im Bleichmittel.
Anders als in Schwimmbädern verströmt das Antiseptikum in niedriger Dosierung auch keinen unangenehmen Geruch. Damit auch die Hautregionen an Kopf und Hals von Bakterien befreit werden, sollte der Kopf beim Baden kurz untergetaucht werden. Wichtig: die Augen geschlossen halten.
Nasensalbe verstärkt Effekt
Für eine nachhaltige Wirkung bekamen die Teilnehmer der Studie parallel eine antibiotische Nasensalbe. Diese verhindert, dass sich in den Nasenflügeln ein Reservoire an Bakterien bilden und zu ständigen Re-Infektionen führen kann.
Die Anwendung erstreckt sich auf fünf hintereinander folgende Tage im Monat. Bleibt die Neurodermitis unbehandelt, weitet sie sich aus und kann in eine nicht mehr behandelbare Form übergehen.
Klimatherapie
Eine weitere ergänzende Behandlungsmöglichkeit bei Neurodermitis ist die Klimatherapie. Dabei hält sich der Patient etwa 4 bis 6 Wochen an der Nordsee oder im Hochgebirge auf. So lassen sich durch den Aufenthalt in diesen Regionen die Neurodermitisbeschwerden erheblich lindern, weil es in dem dortigem Klima nur wenige allergieauslösende Stoffe gibt.
Ablenkung
Trotzdem bleibt es nach wie vor oberstes Gebot, die Hautschäden durch das Kratzen so weit wie möglich einzudämmen. Alles, was Ablenkung vom Juckreiz bietet, ist tendenziell gut - so etwa
Auch Entspannungstechniken wie autogenes Training sind oft hilfreich. Wenn der Juckreiz doch zu stark wird, sind kaltes Wasser und Eiswürfel die bessere Alternative zum Kratzen.
Sind Kinder von Neurodermitis betroffen, können Eltern für einen leichteren Umgang das Angebot spezieller Schulungen nutzen...
Neurodermitis bei Kindern: Spezielle Schulungen stärken die Kompetenz bei Eltern und Kind
Neurodermitis oder atopische Dermatitis ist eine chronische Hauterkrankung, die Patienten oft ein Leben lang begleitet, aber auch mit Eintritt der Pubertät verschwinden kann. Die entzündliche Hauterkrankung löst quälenden Juckreiz aus und geht mit trockener, schuppiger Haut einher.
Babys und Kleinkinder trifft es besonders hart. Der Hautausschlag kann im Gesicht, an Händen und Kopfhaut sowie in den Hautfalten von Ellenbogen, Hals und Knien auftreten. Eine Neurodermitis-Erkrankung stellt oft das ganze Familienleben auf den Kopf, denn in den Leidensphasen wissen Eltern oft nicht, wie sie ihr Kind optimal versorgen können. Um den Umgang mit der Hauterkrankung zu erleichtern, bieten Kliniken deutschlandweit spezielle Neurodermitisschulungen an.
Moderne Therapiekonzepte für eine bessere Lebensqualität
Schulungen für Elten und Kinder führen
- Kinderkliniken,
- Hautkliniken und
- dermatologische Universitätskliniken
durch. Moderne Therapiekonzepte sollen die Lebensqualität verbessern und Belastungen im Alltag deutlich reduzieren. Die ambulanten Eltern-Kind-Schulungen erfolgen gemäß den Regelungen der Arbeitsgemeinschaft Neurodermitisschulung (AGNES). Ziel der Schulungen ist es, allen Betroffenen zu vermitteln, aktiv an der Behandlung der Hauterkrankung mitzuwirken und das Selbstmanagement innerhalb der Familie zu verbessern.
Bei Eltern stoßen die Schulungsangebote auf großen Zuspruch, denn häufig ist der Leidensdruck für die ganze Familie sehr hoch. Insbesondere junge Eltern werden schon im Babyalter ihrer Kinder mit atopischer Dermatitis konfrontiert, ohne in die Elternrolle hineingewachsen zu sein.
Sie müssen mit ansehen, wie ihre Kleinen unter extremem Juckreiz und vielfältigen weiteren Symptomen leiden, häufig weinen und nicht schlafen können. Viele Eltern quälen sich mit Schuldgefühlen und Hilflosigkeit. In einigen Fällen kommt es auch zu Aggressionen, weil die Kinder keine Nacht mehr durchschlafen und sich kaum noch beruhigen lassen.
Neurodermitisschulungen bieten durchdachte Programme zur Selbsthilfe, mit Unterstützung interdisziplinärer Teams aus Kinderärzten, Psychologen, Dermatologen und Ernährungsfachleuten.
Hautpflege, Ernährung und Stressbewältigung
An einer ambulanten Neurodermitisschulung können Eltern und Kinder ab einem Alter von sieben Jahren teilnehmen. Sind die Kinder jünger, werden in der Regel nur die Eltern geschult, weil den kleinen Patienten noch das Verständnis fehlt.
Das Schulungsteam führt ausführliche Beratungen für Patienten und Eltern durch, um das Krankheitsmanagement zu fördern, damit sich der Zustand der Haut langfristig verbessert. Dazu gehört auch, dass Kinder lernen, Selbstverantwortung zu übernehmen.
Meist finden diese Schulungen wöchentlich in kleinen Gruppen von fünf bis acht Elternpaaren und ihren Kindern statt. Die gesetzlichen Krankenkassen tragen in den meisten Fällen die Kosten.
Die Schulungsprogramme bestehen aus verschiedenen Modulen:
- Vermittlung medizinischer Kenntnisse
- Fachberatung für eine Neurodermitis-gerechte Ernährung
- Vermittlung von Wissen zur richtigen Hautpflege, Linderung von Juckreiz
- Entspannungstechniken zur Stressvorbeugung und Stressbewältigung
- Umgang mit Stigmatisierung, Tipps zur Vermeidung sozialer Ausgrenzung
Mehr Sicherheit für geschulte Familien
Wissenschaftliche Studien belegen, dass Neurodermitisschulungen dazu beitragen, den Gesundheitszustand der Patienten zu optimieren. Geschulte Eltern und Kinder leben deutlich entspannter, ebenso sinkt der Medikamentenkonsum.
Die Entlastung betrifft insbesondere den psychischen Faktor. Sowohl die Patienten als auch die Familienangehörigen fühlen sich sicherer und haben seltener das Gefühl, die Situation nicht bewältigen zu können und ihr hilflos ausgeliefert zu sein. Mit einer Neurodermitisschulung können verschiedene Krankheitsbilder individuell und ganzheitlich behandelt werden - in der Sprechstunde beim Arzt bleibt dagegen kaum Zeit, um alle Bedürfnisse von Eltern und Kindern aufzufangen.
Doch auch Lehrer sollten über den richtigen Umgang mit Neurodermitis Bescheid wissen, um den betroffenen Schülern bei Bedarf eine hilfreiche Stütze zu sein. Die Erkrankung kann sich mitunter durch Stress verschlimmern, sodass Lehrer darauf achten sollten, den Kindern keinem starken Leistungsdruck auszusetzen, beispielsweise, indem sie für die Klassenarbeit etwas mehr Zeit bekommen.
Beim Sport- und/oder Schwimmunterricht kann es hilfreich sein, wenn die Schüler diesen etwas früher verlassen dürfen, damit sie ihre Haut entsprechend pflegen können. Mitunter kann es jedoch auch nötig sein, die Kinder von den Sportstunden zu befreien - die Mitschüler sollten in so einem Fall hinsichtlich der Erkrankung informiert sein, damit es nicht zu Annahmen der Bevorzugung, aber genau so wenig zu Hänseleien kommt.
Vorbeugung
Wer an Neurodermitis erkrankt ist, kann einiges tun, um einen neuen Schub zu vermeiden oder hinauszuzögern. In jedem Fall sollte das Rauchen eingestellt werden, da Zigarettenrauch einen neuen Schub verursachen kann. Jeder Betroffene sollte seine individuellen Allergie auslösenden Stoffe meiden.
Kinderärzte und Hebammen empfehlen, Säuglinge mindestens ein halbes Jahr voll zu stillen, um die Entstehung einer Neurodermitis zu vermeiden. Nach diesem halben Jahr sollte langsam mit dem Zufüttern von Beikost begonnen werden.
Im ersten Lebensjahr sollten zusätzlich diverse hoch allergene Lebensmittel gemieden werden. Dazu zählen unter anderem Nüsse, Kuhmilch, Weizenmehl und andere.
Ernährungstipps für Neurodermitis-Patienten
Mit ziemlicher Sicherheit hat die Ernährung Auswirkungen auf den Ausbruch und den Verlauf einer Neurodermitiserkrankung. So leiden Kinder, die als Babys mindestens ein halbes Jahr gestillt wurden, deutlich seltener unter Neurodermitis als Babys, die industriell hergestellte Babymilch bekamen.
Trotzdem kann man den Ausbruch der Erkrankung nicht immer verhindern, weil auch noch andere Faktoren (zum Beispiel Vererbung) eine Rolle spielen können. Aber man muss nicht tatenlos zusehen, jeder kann aktiv etwas gegen die Neurodermitis unternehmen. Die Ernährung spielt hier eine große Rolle, wobei jeder selbst herausfinden muss, welche Lebensmittel ihm guttun und welche eher eine Verschlimmerung der Krankheit hervorrufen.
Von Patient zu Patient unterschiedlich: mögliche Auslöser
Viele Patienten bemerken eine Verschlimmerung ihres Hautbildes, nämlich stark juckende und schuppende Haut, wenn sie Hühnereier verzehrt haben. Andere wiederum bemerken diese Verschlechterung beim Verzehr von
- Nüssen
- Weizenmehl
- Fisch oder
- Kuhmilch.
Es gibt aber auch viele Neurodermitis-Patienten, die Produkte mit Konservierungsstoffen oder Aromen meiden, weil sie bemerken, dass sich ihre Krankheit dadurch verschlimmert. Diese achten meist auch darauf, Fleisch zu kaufen, das aus Bio-Haltung kommt und genauso auch Obst und Gemüse aus Bioanbau. Pestizid- oder Antibiotikarückstände können nämlich ebenfalls der Auslöser für eine Verschlimmerung der Neurodermitis sein.
Tagebuch führen und viel trinken
Um selbst herauszufinden, welche Produkte nicht vertragen werden, empfiehlt es sich, ein Ernährungstagebuch zu führen. Hier wird alles aufgeschrieben, was pro Tag gegessen wurde. Tritt wieder ein Neurodermitis-Schub auf, so kann eingegrenzt werden, wodurch dieser möglicherweise verursacht wurde.
Für alle Neurodermitis-Patienten ist aber wichtig, viel zu trinken, da ihre trockene Haut besonders viel Flüssigkeit braucht. Während gesunden Menschen eine Trinkmenge von 1,5 bis 2 Litern empfohlen wird, sollten bei Neurodermitis ruhig 3 Liter getrunken werden.
Mit Lactobazillen gegen Neurodermitis
Zu den wichtigsten Bakterien für den Darm gehören Milchsäurebakterien wie Lactobazillen (Lactobacillaceae). Diese
- sorgen für die Stabilisierung des Organs
- produzieren wichtige Vitamine
- unterstützen die Verdauung und
- hindern fremde Keime daran, sich in der Darmschleimhaut anzusiedeln.
Probiotika können helfen
Wegen ihrer positiven Wirkung kommen sie auch in Probiotika zum Einsatz. Bei Probiotika handelt es sich um spezielle Zubereitungen wie Joghurts, in denen Mikroorganismen wie Lactobakterien enthalten sind. Diesen probiotischen Lebensmitteln wird nachgesagt, eine positive Wirkung auf die Gesundheit zu haben.
Für das menschliche Immunsystem ist der Darm überaus wichtig. Studien zufolge entstehen Krankheiten, bei denen eine Beteiligung des Immunsystems vorliegt, häufig im Darm.
Andererseits lassen sich bestimmte Beschwerden und Erkrankungen bessern, wenn die Bakterienflora des Darms unterstützt wird. Probiotika nutzen daher Mikroorganismen des Darms wie Milchsäurebakterien, da sie ein natürlicher Bestandteil der gesunden Darmflora sind.
Mithilfe von Lebensmitteln, Nahrungsergänzungsmitteln oder Arzneien kann für eine zusätzliche Ansiedelung der positiven Bakterien im Darm gesorgt werden. Dort unterstützen sie die schon vorhandene Darmflora, was sich wiederum positiv auf das Immunsystem auswirkt. Zu den effektivsten Milchsäurebakterien zählen Lactobazillen und Bifidobakterien, deren gesundheitsfördernde Eigenschaften wissenschaftlich erwiesen wurden.
Anwendungsgebiete
Zum Einsatz kommen Probiotika gegen
- Durchfallerkrankungen
- bestimmte chronisch-entzündliche Darmkrankheiten
- chronische Verstopfung
- Karies
- Harnwegsinfekte sowie
- Hals-, Nasen- und Ohreninfekte.
Darüber hinaus sollen sie auch Allergien oder Neurodermitis vorbeugen. So wird durch die Anwendung von Probiotika die Aktivität der Immunzellen neu reguliert.
Bei den meisten Allergikern kommt es zu einer Reaktion auf Allergene mit Th2-Zellen. Diese begünstigen allergische Reaktionen. Durch die Probiotika wird die Immunantwort jedoch in Richtung Th1-Zellen verlagert, wodurch das Allergierisiko geringer ausfällt.
Schon vor der Geburt des Kindes hilfreich
Im Falle von Neurodermitis sollen Probiotika mit Lactobazillen schon vor der Geburt helfen. So ergaben Studien, dass das Neurodermitisrisiko sinkt, wenn in Familien, in denen Neurodermitisgefahr besteht, die Mutter vor der Geburt und während des Stillens Probiotika zu sich nimmt.
Neugeborenen Kindern, die nicht gestillt wurden, führte man während der Studien die Lactobazillen im Fläschchen zu. Nur bei 25 Prozent aller Kinder, die Probiotika erhielten, kam es in den nächsten zwei Jahren zum Ausbruch von Neurodermitis.
Ohne die Zufuhr von Probiotika erkrankten 50 Prozent. Zahlreiche Mediziner bezweifeln jedoch, dass sich die Zufuhr von Lactobakterien günstig auf den Verlauf von Neurodermitis auswirkt.
Nahrungsmittel, in denen Probiotika enthalten sind
Enthalten sind Probiotika in Lebensmitteln wie
- Joghurts
- Kefir
- Dickmilch
- Salzgurken
- Sauerkraut und
- roter Bete.
Darüber hinaus können sie auch in Form von Nahrungsergänzungsmitteln eingenommen werden. Ebenso kommen sie therapeutisch als Arzneimittel zum Einsatz. Damit die Probiotika ihre positive Wirkung entfalten können, müssen sie jedoch regelmäßig eingenommen werden.
Passend zum Thema
![Juckreiz - Ursachen und Behandlung]() Juckreiz - Ursachen und Behandlung
Juckreiz - Ursachen und Behandlung![Hautentzündung - Ursachen, Symptome und Behandlung]() Hautentzündung - Ursachen, Symptome und Behandlung
Hautentzündung - Ursachen, Symptome und Behandlung![Hautausschlag - Ursachen und Behandlung]() Hautausschlag - Ursachen und Behandlung
Hautausschlag - Ursachen und Behandlung![Allergie - Ursachen, Symptome und Behandlung (z.B. durch die NAET-Methode oder biologische Therapie)]() Allergie - Ursachen, Symptome und Behandlung (z.B. durch die NAET-Methode oder biologische Therapie)
Allergie - Ursachen, Symptome und Behandlung (z.B. durch die NAET-Methode oder biologische Therapie)![Urea, Paraffine und Co.: wir verraten Ihnen, was trockene Haut pflegt oder angreift]() Urea, Paraffine und Co.: wir verraten Ihnen, was trockene Haut pflegt oder angreift
Urea, Paraffine und Co.: wir verraten Ihnen, was trockene Haut pflegt oder angreift![Allgemeines über Kortison - Funktion, Verwendung und mögliche gesundheitliche Probleme]() Allgemeines über Kortison - Funktion, Verwendung und mögliche gesundheitliche Probleme
Allgemeines über Kortison - Funktion, Verwendung und mögliche gesundheitliche Probleme![Dermatologie - Bereiche, Behandlungen und Einrichtungen]() Dermatologie - Bereiche, Behandlungen und Einrichtungen
Dermatologie - Bereiche, Behandlungen und Einrichtungen![Antihistaminika - Ein Überblick über rezeptfreie und verschreibungspflichtige Mittel gegen Allergien]() Antihistaminika - Ein Überblick über rezeptfreie und verschreibungspflichtige Mittel gegen Allergien
Antihistaminika - Ein Überblick über rezeptfreie und verschreibungspflichtige Mittel gegen Allergien
- Grundwissen Medizin: für Nichtmediziner in Studium und Praxis, UTB GmbH, 2017, ISBN 3825248860
- Praxisleitfaden Allgemeinmedizin: Mit Zugang zur Medizinwelt (Klinikleitfaden), Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437224476
- Gesundheits- und Krankheitslehre: Lehrbuch für die Gesundheits-, Kranken- und Altenpflege, Springer Medizin Verlag, 2013, ISBN 9783642369834
- Medizinwissen von A-Z: Das Lexikon der 1000 wichtigsten Krankheiten und Untersuchungen, MVS Medizinverlage Stuttgart, 2008, ISBN 3830434545
- Lexikon der Krankheiten und Untersuchungen, Thieme Verlagsgruppe, 2008, ISBN 9783131429629
- Netter's Innere Medizin, Thieme Verlagsgruppe, 2000, ISBN 3131239611
- Innere Medizin 2019, Herold, 2018, ISBN 398146608X
- Innere Medizin 2020, Herold, 2019, ISBN 3981466098
- Repetitorium für die Facharztprüfung Innere Medizin: Mit Zugang zur Medizinwelt, Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437233165
- Allergologie in Klinik und Praxis: Allergene - Diagnostik - Therapie, Thieme Verlagsgruppe, 2017, ISBN 9783131421838
- Diätetik in der Allergologie, Dustri-Verlag Dr. Karl Feistle GmbH & Co., 2017, ISBN 3871855197
- Allergologie kompakt, Dustri-Verlag Dr. Karl Feistle GmbH & Co., 2016, ISBN 3871854832
- Allergologie, Springer Medizin Verlag, 2016, ISBN 9783642372025
- Allergologie-Handbuch: Grundlagen und klinische Praxis Mit Handouts zum Download, Schattauer, 2011, ISBN 3794527291
- Taschenatlas Allergologie: Grundlagen - Klinik - Therapie, Thieme Verlagsgruppe, 2008, ISBN 3131175524
Unsere Artikel werden auf Grundlage fundierter wissenschaftlicher Quellen sowie dem zum Zeitpunkt der Erstellung aktuellsten Forschungsstand verfasst und regelmäßig von Experten geprüft. Wie wir arbeiten und unsere Artikel aktuell halten, beschreiben wir ausführlich auf dieser Seite.