6 häufige Herzerkrankungen und Herzbeschwerden
Das Herz ist eines der zentralen Organe des Körpers. Es kann jedoch unter verschiedenen Erkrankungen und Beschwerden leiden.
Herz-Kreislauferkrankungen zählen zu den häufigsten Krankheiten. Eine einheitliche Definition für Herz-Kreislauferkrankungen gibt es allerdings nicht. So versteht man darunter diverse Erkrankungen des Herzens, aber auch des Blutkreislaufs.
In der Humanmedizin stuft man sämtliche angeborenen oder erworbenen Herzkrankheiten, die nicht durch eine Verletzung hervorgerufen werden, als Herz-Kreislauferkrankung ein. Nicht zu dieser Art von Erkrankungen zählt die Humanmedizin Lymphgefäßerkrankungen, Venenleiden oder entzündliche Gefäßkrankheiten.
Im Folgenden stellen wir Ihnen einige Herzerkrankungen, Herzbeschwerden und Herzfehler im Detail vor.
Angeborene Herzfehler
Als Herzfehler bezeichnet man Strukturbesonderheiten des Herzens oder von angrenzenden Gefäßen. In vielen Fällen ist ein Herzfehler bereits angeboren.
Allein in Deutschland kommen pro Jahr im Durchschnitt 6.000 Kinder mit Herzfehlern auf die Welt. Während sich einige Herzfehler bereits im Mutterleib erkennen lassen, ist dies bei anderen Herzfehlbildungen erst nach der Geburt möglich. Ob diese Fehlbildungen korrigiert werden können, hängt von ihrer Ausprägung und Form ab.
Ursachen und Ausprägungsformen
Zu den häufigsten angeborenen Anomalien bei Kindern zählen Herzfehler. Häufig entstehen die Anomalien durch fehlerhaftes Erbgut. In seltenen Fällen können auch äußere Einflüsse wie
- Infektionen bei der Mutter
- Alkoholkonsum oder
- bestimmte Medikamente
zu Fehlbildungen führen. Angeborene Herzfehler treten häufig zusammen mit anderen Anomalien, wie beispielsweise dem Down-Syndrom, auf. Von einem Herzfehler betroffen sein können sowohl nur ein Teil des Herzens als auch mehrere Teile. Ebenso ist es möglich, dass die herznahen Gefäße in Mitleidenschaft gezogen werden.
Meistens kommt es zu einer Beeinträchtigung des Blutflusses. Manchmal vermischen sich auch das sauerstoffarme und das sauerstoffreiche Blut miteinander.
Drei Gruppen von Herzfehlern
Bei angeborenen Herzfehlern unterscheidet man zwischen drei großen Gruppen. Dies sind
- Herzfehler ohne Shunt
- Links-Rechts-Shunts sowie
- Rechts-Links-Shunts.
Bei einem angeborenen Herzfehler ohne Shunt handelt es sich um einen Herzfehler ohne eine Kurzschlussverbindung zwischen dem Lungen-Kreislauf und dem Organismus. Eine Vermischung zwischen sauerstoffarmen und sauerstoffreichen Blut findet dabei nicht statt. Von einem Links-Rechts-Shunt spricht man, wenn ein Rückstrom von sauerstoffreichem Blut vom linken Herz zum rechten Herz erfolgt.
Bei einem Rechts-Links-Shunt fließt das sauerstoffarme Blut dagegen vom rechten Herz in das linke Herz. Dies hat jedoch eine schlechtere Durchblutung der Lunge zur Folge, sodass der Körper nicht genügend Sauerstoff erhält.
Während Kurzschlussverbindungen mit Links-Rechts-Shunts recht häufig auftreten, sind Rechts-Links-Shunt eher selten. Zu den wichtigsten angeborenen Herzfehlern zählen:
Herzfehler:
- Aortenstenose
- Pulmonalstenose
- Aortenisthmusstenose
- Vorhofseptumdefekt
Aortenstenose
Unter einer Aortenstenose versteht man eine Verengung der Aortenklappe zwischen der Hauptschlagader (Aorta) und der linken Herzkammer. Aufgrund dieser Stenose kann es zur Überlastung des linken Herzmuskels kommen.
Pulmonalstenose
Als Pulmonalstenose bezeichnet man eine Verengung der Pulmonalklappe zwischen der Lungenarterie und der rechten Herzkammer. Durch diese Verengung besteht die Gefahr einer Überbelastung der rechten Herzkammer.
Aortenisthmusstenose
Bei diesem Herzfehler kommt es zu einer hochgradigen Verengung im Aortenbogen. Dies hat zur Folge, dass das linke Herz stark belastet wird, wodurch die Gefahr von Bluthochdruck an den Armen und im Kopf besteht.
Vorhofseptumdefekt
Von einem Vorhofseptumdefekt spricht man, wenn ein Loch in der Scheidewand des Herzens besteht. Durch den Defekt in der Vorhofscheidewand fließt ein Teil des Bluts wieder zurück in das rechte Herz.
Aufgrund des Fehlers wird der Lungenkreislauf überlastet. Darüber hinaus kommt es beim rechten Herz zu einer Muskelschwäche.
Koronare Herzkrankheit (KHK)
Unter der koronaren Herzkrankheit (KHK) versteht man eine Erkrankung der Koronararterien (Herzkranzgefäße). Die Krankheit verläuft chronisch, sodass ihr Voranschreiten Jahre oder sogar Jahrzehnte dauert.
Kaum eine Erkrankung kommt in den westlichen Industrieländern so häufig vor, wie die Koronare Herzerkrankung. So ist sie in diesen Ländern Todesursache Nummer 1.
Allein in Deutschland leiden ca. 30 Prozent aller Männer unter der koronaren Herzkrankheit. Bei Frauen sind es etwa 15 Prozent.
Ursachen
Arteriosklerose
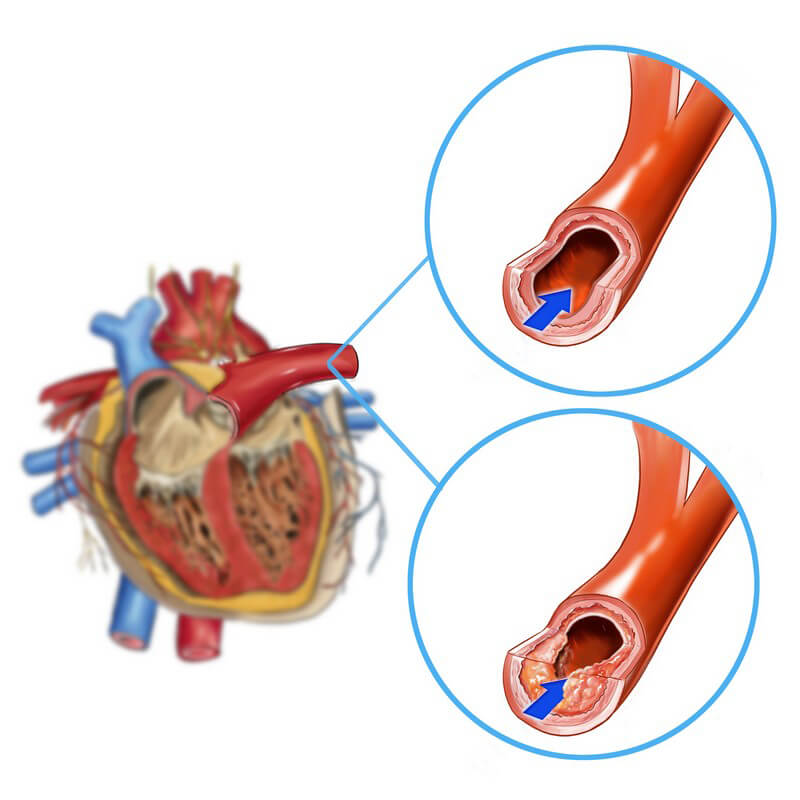
Bei der koronaren Herzerkrankung kommt es zu einer Verengung der Blutgefäße, die für die Versorgung des Herzmuskels mit sauerstoffreichem Blut zuständig sind. Mediziner bezeichnen eine solche Verengung als Koronarsklerose. Besser bekannt ist sie unter den Namen Arteriosklerose oder Arterienverkalkung.
Verantwortlich für die Arteriosklerose sind Fettablagerungen wie Cholesterin, die sich im Laufe der Zeit an den Wänden der Herzkranzgefäße bilden. Zusammen mit Kalzium vermischen sich die Ablagerungen zu einer zähen Masse, die man auch als Plaque bezeichnet. Diese Plaque schädigt die Gefäße derart, dass sie sich nicht mehr ausdehnen können.
Strengt sich der Betroffene körperlich an, ist das Gefäß nicht mehr in der Lage, den Bedarf an Blut, den der Herzmuskel benötigt, zu decken. Dadurch leidet der Patient unter Beschwerden.
Risikofaktoren
Es gibt eine Reihe von Risikofaktoren, die die Entstehung einer koronaren Herzkrankheit begünstigen. Dabei handelt es sich vor allem um
- Übergewicht
- Tabakgenuss
- Fettstoffwechselstörungen
- Bluthochdruck
- die Zuckerkrankheit (Diabetes mellitus)
- wenig Bewegung
- Alkoholmissbrauch
- Stress
- Thrombosenneigung sowie
- Hyperurikämie.
Aber auch das Lebensalter spielt eine Rolle. So leiden vor allem ältere Menschen unter einer koronaren Herzerkrankung.
Symptome
Zentrales Symptom der koronaren Herzkrankheit ist Angina pectoris (Brustenge). Dabei leiden die Betroffenen unter stechenden Schmerzen und Druckgefühlen in der Brust.
Häufig kommt es auch zu einem Brennen hinter dem Brustbein. Weitere Symptome können Schweißausbrüche und Angstgefühle sein. Mitunter strahlen die Schmerzen in andere Körperregionen wie
aus. In der Regel hält der Schmerz etwa 5-15 Minuten an und verschwindet dann wieder. Ausgelöst werden die Beschwerden zumeist durch bestimmte Faktoren. Dies können
- körperliche oder seelische Belastungen
- Aufregung
- Kälte oder
- zu üppige Mahlzeiten
sein. Kommt es zum Voranschreiten der koronaren Herzerkrankung und werden die Herzkranzgefäße weiter verengt, besteht die Gefahr eines vollständigen Gefäßverschlusses und sogar eines lebensgefährlichen Herzinfarkts. Ebenso ist ein plötzlicher Herztod im Bereich des Möglichen.
Diagnose
Um schwerwiegende Folgeschäden zu vermeiden, ist es wichtig, eine koronare Herzerkrankung so früh wie möglich zu diagnostizieren. Daher raten Ärzte dazu, regelmäßig Vorsorgeuntersuchungen durchführen zu lassen, selbst dann, wenn man keine Beschwerden verspürt.
Zu den verschiedenen Untersuchungsmöglichkeiten gehören
- ein Belastungs-EKG
- ein Langzeit-EKG sowie
- eine Angiographie,
bei der Röntgenaufnahmen der Herzkranzgefäße mithilfe eines speziellen Katheters gemacht werden. Weitere Untersuchungsmethoden sind
- eine Belastungs-Echokardiographie (Herzultraschall)
- eine Myokardperfusions-Szintigraphie
- eine Mehrschichtspiral-Computertomographie (MSCT) oder
- eine Positronen-Emissions-Tomographie (PET).
Behandlung
Bei der Behandlung einer koronaren Herzkrankheit ist es wichtig, akuten Angina-pectoris-Anfällen entgegenzuwirken. Zu diesem Zweck verabreicht man den Patienten den Wirkstoff Glyceroltrinitat, der in Form eines Sprays oder einer Kapsel eingenommen werden kann. Die Nitrate wirken bereits nach wenigen Minuten und gelangen über die Mundschleimhaut in den Körper.
Ein weiterer Bestandteil der Behandlung ist die Intervall-Therapie, mit der das Fortschreiten der Krankheit sowie weitere Angina-pectoris-Anfälle verhindert werden sollen. Außerdem wird der Patient dadurch wieder belastbarer.
Grundlage der Intervall-Therapie ist das Ausschalten der Risikofaktoren, die die Erkrankung auslösen. So müssen der Blutdruck des Patienten gesenkt und Störungen des Fettstoffwechsels oder erhöhter Blutzucker entsprechend behandelt werden.
Außerdem ist es wichtig, dass der Patient
- sich viel bewegt
- sein Gewicht reduziert
- sich fettarm und vitaminreich ernährt und
- das Rauchen aufgibt.
Des Weiteren kommen verschiedene Arzneimittel zum Einsatz, die dazu dienen, die Herztätigkeit zu verbessern und den Sauerstoffverbrauch zu senken. Dadurch lassen sich die Häufigkeit und die Schwere der Angina-pectoris-Anfälle verringern.
Verabreicht werden
- Medikamente wie Betablocker,
- Thrombozytenaggregationshemmer wie Acetylsalicylsäure (ASS),
- Kalziumkanalblocker
- Nitrate und
- Statine.
Ballondilatation
Eine andere Therapiemöglichkeit zur Beseitigung von Gefäßverengungen ist die Ballondilatation mithilfe eines Herzkatheters. Mediziner bezeichnen diese Methode auch als perkutane transluminare coronare Angioplastie (PTCA).
Dabei wird an der Spitze des Katheters ein aufblasbarer Ballon über die Arm- oder Leistenarterie zu den Herzkranzgefäßen geschoben. Ist der Ballon an der verengten Stelle angelangt, weitet er diese auf.
Durch das Einsetzen einer Gefäßstütze, auch Stent genannt, wird dafür gesorgt, dass das behandelte Gefäß offen bleibt. Allerdings ist die Rückfallquote recht hoch, sodass später eine erneute Katheter-Behandlung durchgeführt werden muss.
Führt die Ballondilatation nicht zum gewünschten Erfolg, besteht die Option einer Bypass-Operation. Dabei umgeht man die verengten Blutgefäße durch das Legen eines Bypass.
Langfristig gilt eine Bypass-Operation als wirksamer als eine Ballondilatation. So haben rund 80 Prozent aller Patienten anschließend keine Beschwerden mehr. Allerdings sind die Risiken erheblich größer.
Infektiöse Herzmuskelerkrankung (Myokarditis)
Von einer Myokarditis spricht man, wenn eine Entzündung des Herzmuskelgewebes besteht. Sie zählt zu den Kardiomyopathien und kann sowohl einen akuten als auch einen chronischen Verlauf haben.
Unterschieden wird zwischen einer interstitiellen, parenchymatösen oder gemischten Myokarditis, was davon abhängt, welcher Herzmuskelbereich entzündet ist. Während das Interstitium das Bindegewebe des Herzens ist, handelt es sich bei dem Parenchym um das Funktionsgewebe.
Außerdem betrifft eine parenchymatöse Myokarditis den Herzmuskel unmittelbar. Prinzipiell kann eine Myokarditis in jedem Lebensalter vorkommen.
Ursachen
Die Ursachen für eine Herzmuskelentzündung sind unterschiedlich. Am häufigsten entstehen sie durch Infektionen mit Krankheitskeimen wie
Es gibt aber auch nicht-infektiöse Auslöser wie Giftstoffe oder Autoimmunvorgänge. Zu den Bakterien, die als Verursacher einer Myokarditis infrage kommen, zählen Borrelien, Streptokokken und Staphylokokken. Dringen die Keime über eine Infektionsquelle bis ins Blut vor, können sie eine Entzündung des Herzmuskels hervorrufen.
Mitunter ist eine Myokarditis aber auch eine Komplikation von bakteriellen Krankheiten wie
In Deutschland gehen die meisten Herzmuskelentzündungen allerdings auf Virusinfektionen zurück. Zu den Verursachern gehören
- Adenoviren
- Grippeviren
- Herpesviren
- Parvoviren
- Coxsackie-B-Viren
- Masernviren und
- ECHO-Viren.
Toxische Myokarditis
Von einer toxischen Myokarditis spricht man, wenn die Entzündung durch Giftstoffe ausgelöst wird. Dabei kann es sich zum Beispiel um bestimmte Medikamente wie Paracetamol oder Clozapin handeln. Mitunter wird eine Herzmuskelentzündung auch durch eine Strahlentherapie bei Krebserkrankungen ausgelöst.
Symptome
Die Symptome bei einer Myokarditis können sehr unterschiedlich sein. In manchen Fällen verspüren die Betroffenen überhaupt keine oder nur leichte Beschwerden. Bei anderen Patienten verläuft sie dagegen sogar lebensgefährlich.
Typische Symptome für eine akute Myokarditis sind
- rasch fortschreitende Herzschwäche
- ein schlechter Allgemeinzustand
- Atembeschwerden
- Herzrasen
- stechende Schmerzen in der Brust und
- Blässe.
Auch Herzrhythmusstörungen sowie Vergrößerungen von Leber und Milz können auftreten. Mitunter kommt es zur Bildung von Ödemen in den Beinen.
Handelt es sich um eine chronische Herzmuskelentzündung, sind die Beschwerden geringer ausgeprägt. Meist leiden die Patienten unter
Zudem kann als Begleiterscheinung eine Herzbeutelentzündung (Perikarditis) auftreten.
Diagnose
Eine Herzmuskelentzündung festzustellen, ist nicht immer leicht. So lässt sie sich im akuten Stadium einfacher diagnostizieren als bei einem chronischen Verlauf. Besteht Verdacht auf eine Myokarditis, werden eine Echokardiographie (Herzultraschall sowie ein EKG (Elektrokardiogramm) durchgeführt.
Mittlerweile kommt auch vermehrt eine Magnetresonanztomographie (MRT) zur Diagnose zur Anwendung. Weitere sinnvolle Untersuchungen sind eine Blutuntersuchung sowie eine Röntgenuntersuchung.
Am sichersten nachweisen lässt sich eine Myokarditis jedoch durch eine Myokardbiopsie. Dabei wird mithilfe eines Katheters eine Gewebeprobe des Herzmuskels entnommen und anschließend im Labor untersucht.
Behandlung
Bei der Behandlung einer Herzmuskelentzündung gilt es, sowohl die Symptome zu lindern, als auch die Ursachen der Krankheit zu bekämpfen. Wichtig ist, dass sich der Patient körperlich schont.
Vor allem bei Atembeschwerden im Ruhezustand muss konsequent das Bett gehütet werden. Außerdem erhält der Erkrankte
- Diuretika zur Entwässerung
- ACE-Hemmer
- Angiotensin-Rezeptorblocker oder
- Betablocker.
Auch Heparin wird verabreicht, um Thrombosen und Embolien entgegenzuwirken. Treten durch die Herzmuskelentzündung starke Herzrhythmusstörungen auf, kann es erforderlich sein, einen Herzschrittmacher einzusetzen.
Ist eine Autoimmunerkrankung der Auslöser der Myokarditis, erhält der Patient Immunsuppresiva. Dies sind Medikamente, die das Immunsystem unterdrücken und auf diese Weise die Entzündung abschwächen. Bei einer bakteriellen Myokarditis können Antibiotika verabreicht werden.
In den meisten Fällen heilt eine Herzmuskelentzündung komplett wieder ab. Gelegentlich können Herzrhythmusstörungen zurückbleiben, die jedoch meist harmlos sind. Nur selten verläuft eine Myokarditis so schwerwiegend, dass eine Herztransplantation erforderlich ist.
Perikarditis
Bei einer Perikarditis kommt es zu einer Entzündung des Perikards (Herzbeutels). Dabei handelt es sich um die Gewebehülle, die das Herz umgibt. Das Perikard wird aus zwei dünnen Häuten aus Bindegewebe zusammengesetzt.
Bei gesunden Menschen ist zwischen den beiden Häuten etwas Flüssigkeit vorhanden. Aufgabe des Herzbeutels ist es, das Herz vor Einwirkungen von außen oder Überdehnung zu schützen.
Mediziner unterscheiden bei einer Herzbeutelentzündung zwischen einer primären und einer sekundären Perikarditis. Während die primäre Perikarditis zumeist von Viren hervorgerufen wird, sind für die sekundäre Form andere Erkrankungen verantwortlich. Die primäre Herzbeutelentzündung kommt häufiger vor.
Ursachen
Das Entstehen einer Herzbeutelentzündung kann verschiedene Ursachen haben. Wird die Krankheit von Viren ausgelöst, spricht man von einer viralen Perikarditis. Dafür verantwortlich sind zumeist Coxsackie-Viren, aber auch Adenoviren oder ECHO-Viren können eine Entzündung des Herzbeutels verursachen.
Einer viralen Perikarditis gehen häufig Atemwegsinfektionen voraus. Allerdings lassen sich die Erreger nicht immer nachweisen.
Neben Viren zählen auch Bakterien zu den Hauptauslösern einer Herzbeutelentzündung. So können Bakterien wie Staphylokokken oder Pneumokokken durch eine lokale Entzündung in die Blutbahn gelangen und bis zum Herzbeutel vordringen, wo sie eine Entzündung hervorrufen.
Mögliche Gründe für eine bakterielle Perikarditis können
- Tuberkulose
- eine Lungenentzündung oder
- eine Zahnoperation
sein. Als weitere mögliche Ursachen für eine Perikarditis kommen
- Mykosen (Pilzbefall)
- Autoimmunkrankheiten
- rheumatoide Arthritis
- endokrinologische Erkrankungen
- Sarkoidose
- Kollagenosen oder
- Erkrankungen anderer Organe
infrage. Nicht immer lässt sich jedoch eine genaue Ursache für die Herzbeutelentzündung finden. In solchen Fällen ist von einer idiopathischen Perikarditis die Rede.
Symptome
Bei einer akuten Perikarditis kommt es häufig zu Beschwerden wie
- Schmerzen im Brustkorb
- körperlicher Schwäche und
- plötzlich auftretendem Fieber.
Durch Bewegungen, Husten, tiefes Einatmen oder Liegen verstärken sich die Schmerzen meist noch. Weiterhin ist ein schnellerer Herzschlag zu verzeichnen. Im Falle einer chronischen Herzbeutelentzündung sind kaum oder nur leichte Beschwerden zu verspüren. Allerdings sind die Patienten nur wenig belastbar und bekommen rasch Atemprobleme.
Auch die Bildung von Ödemen, hervortretende Venen oder eine Vergrößerung der Leber sind möglich. Sammelt sich zwischen dem Herzbeutel und dem Herzmuskel Flüssigkeit an, spricht man von einem Herzbeutelerguss.
Eine gefürchtete Komplikation ist die Herzbeuteltamponade, die zu starken Funktionsbeeinträchtigungen des Herzens, Blutdruckabfall und Schocksymptomen führt. Sie stellt einen medizinischen Notfall dar.
Diagnose
Um eine Perikarditis präzise feststellen zu können, fertigt der behandelnde Arzt oftmals ein EKG an, auf dem sich charakteristische Veränderungen erkennen lassen. Durch eine Blutuntersuchung besteht die Möglichkeit, Entzündungsanzeichen im Körper zu erkennen. Bei einem schweren oder chronischen Krankheitsverlauf kann auch eine Röntgenuntersuchung des Brustkorbs erforderlich sein.
Behandlung
Ein wichtiger Bestandteil der Behandlung einer Herzbeutelentzündung ist die körperliche Schonung des Patienten. Darüber hinaus werden spezielle Medikamente verabreicht. Welche dies sind, hängt von den Ursachen der Erkrankung ab.
- So kommen bei einer viralen Perikarditis Schmerzmittel und entzündungshemmende Präparate wie nicht-steroidale Antiphlogistika oder Glukokortikoide zur Anwendung.
- Durch ACE-Hemmer und Diuretika soll den Herzbeschwerden entgegengewirkt werden.
- Handelt es sich um eine bakterielle Perikarditis, erhält der Patient auch Antibiotika.
- Ist eine Autoimmunerkrankung für die Herzbeutelentzündung ursächlich, verabreicht man immunregulierende Mittel wie Glukokortikoide, um die Abwehr des Körpers herabzusetzen.
Perikarderguss
Um einen Perikarderguss oder Herzbeutelerguss handelt es sich, wenn es im Herzbeutel zur Ansammlung von Flüssigkeit kommt. Ein solcher Erguss tritt jedoch selten auf.
Ursachen
Für einen Perikarderguss kommen verschiedene Ursachen infrage. Mitunter ist er die Folgeerscheinung einer Herzbeutelentzündung. Doch auch Infektionskrankheiten wie
- Diphtherie
- Tuberkulose oder
- die Chagas-Krankheit,
Autoimmunkrankheiten wie Lupus erythematodes oder rheumatoide Arthritis, oder auch Stoffwechselerkrankungen wie
- Urämie,
- ein Herzinfarkt
- Traumen oder
- Tumore
können einen Erguss auslösen. In manchen Fällen entsteht er nach der Implantation eines Herzschrittmachers.
Symptome
Bei kleineren Herzbeutelergüssen verspüren die Betroffenen häufig gar keine Beschwerden. Bei einem ausgeprägten Erguss können Atemnot und gestaute Halsvenen auftreten.
Liegt eine bakterielle Perikarditis vor, ist der Erguss oft eitrig. Eine mögliche schwerwiegende Komplikation bei einem Perikarderguss ist die Herzbeuteltamponade.
In einem solchen Fall sammelt sich im Perikard soviel Wasser an, dass das Herz seine Funktionen nicht mehr richtig ausüben kann. Darüber hinaus erhält der Herzmuskel zu wenig Sauerstoff und Nährstoffe.
Diagnose
Mithilfe einer Ultraschalluntersuchung ist es möglich, einen Herzbeutelerguss rasch und problemlos zu diagnostizieren. Eine weitere Untersuchungsmöglichkeit ist eine Computertomographie. Außerdem besteht die Option, die Flüssigkeit des Ergusses auf Bakterien oder Tumorzellen zu untersuchen.
Behandlung
Ob ein Perikarderguss einer medizinischen Behandlung bedarf, hängt von dessen Ausprägung ab. So ist bei kleinen Ergüssen meist keine Therapie erforderlich.
Falls nötig, können auch Medikamente verabreicht werden. Ist der Herzbeutelerguss jedoch umfangreich oder besteht gar eine Herzbeuteltamponade, wird meist eine Perikardpunktion zur Entlastung durchgeführt. Dabei sticht man eine feine Nadel in den Herzbeutel, um die überschüssige Flüssigkeit abzusaugen.
Handelt es sich um eine bakterielle Perikarditis, ist das Einlegen einer Drainage nötig, damit die nachlaufende Flüssigkeit ablaufen kann. Treten ein Perikarderguss oder eine Perikardtamponade wiederholt auf, ist eine operative Perikardfensterung sinnvoll.
Dabei wird chirurgisch ein Durchgang im Herzbeutel geschaffen. Auf diese Weise lässt sich die Flüssigkeit in die Pleurahöhle ableiten, wo sie die Körperzellen resorbieren.
Herzklappenfehler
Von einem Herzklappenfehler ist die Rede, wenn die Funktion einer einzelnen Herzklappe oder sogar mehrerer Herzklappen beeinträchtigt ist. Meistens handelt es sich bei Herzklappenfehlern um eine Herzklappeninsuffizienz, bei der die Herzklappe nicht richtig schließt, oder eine Herzklappenstenose, bei der eine Verengung der Klappe besteht.
Anatomie: Herzklappen
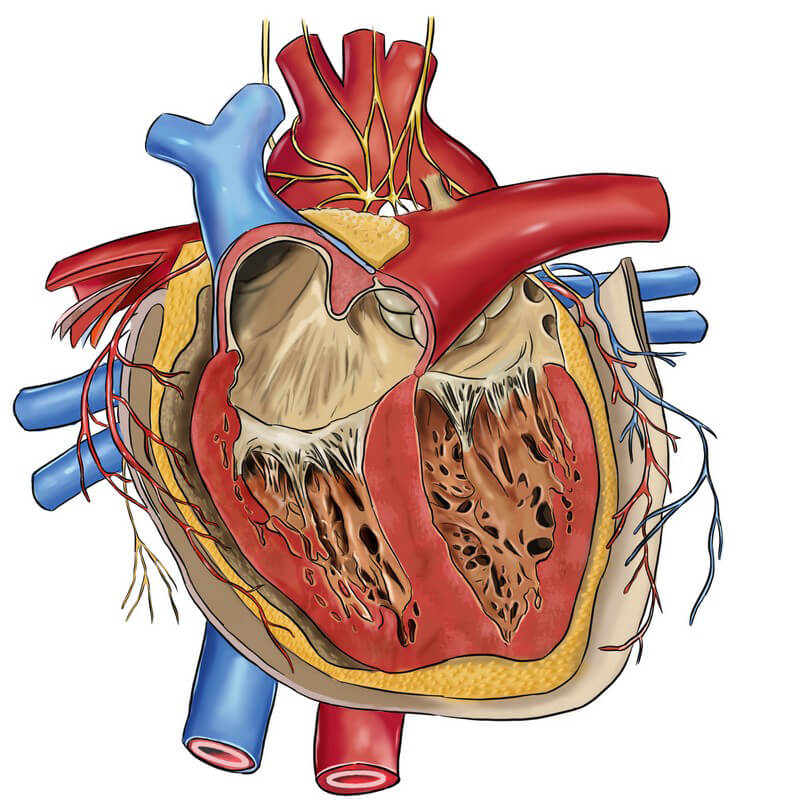
Das menschliche Herz ist mit vier Herzklappen ausgestattet. Dabei handelt es sich um
- die Aortenklappe
- die Pulmonalklappe
- die Trikuspidalklappe und
- die Mitralklappe.
Die Herzklappen haben die Funktion eines Ventils und bewirken die Pumpleistung des Herzen. Dadurch fließt das Blut stets in nur eine Richtung. Kommt es zu einer Beeinträchtigung der Herzklappen, kann sich dies negativ auf die gesamte Herzfunktion auswirken.
In der Medizin teilt man Herzklappenfehler in Klappenstenosen und Klappeninsuffizienzen ein. Zu den Klappenstenosen gehören
- die Aortenstenose
- die Pulmonalstenose
- die Trikuspidalstenose sowie
- die Mitralstenose.
Als Klappeninsuffizienzen gelten
- die Aorteninsuffizienz
- die Pulmonalinsuffizienz
- die Trikuspidalinsuffizienz und
- die Mitralinsuffizienz.
Ursachen von Herzklappenfehlern
Für einen Herzklappenfehler kommen unterschiedliche Ursachen infrage. So entsteht eine Herzklappenstenose zumeist durch Verkalkung. Diese wiederum kann durch
- den normalen Alterungsprozess
- zu wenig Bewegung oder
- ungesunde Ernährung
verursacht werden. Etwa zehn Prozent aller Herzklappenstenosen bestehen jedoch bereits seit Geburt an. Besonders betroffen davon ist die Pulmonalklappe. Weitere mögliche Gründe für eine Stenose können eine rheumatische oder eine bakterielle Endokarditis sein.
Eine Herzklappeninsuffizienz entsteht in den meisten Fällen nach einem Herzinfarkt. Da bei einem Infarkt Teile des Herzmuskels absterben, kommt es zur Bildung von Muskelrissen, was wiederum zu einer Schwächung der Herzklappenfunktion führt.
Symptome
Nicht immer haben Herzklappenfehler Beschwerden zur Folge. Dies gilt besonders für leichtgradige Klappenfehler.
Hochgradige Klappenfehler können jedoch zu Bluthochdruck oder Herzinsuffizienz führen. Als typische Symptome gelten Atemnot und Herzrhythmusstörungen. Liegt eine Pumpschwäche der linken Herzkammer vor, leiden die Betroffenen unter Müdigkeit und starkem Leistungsabfall.
Diagnose
Herzklappenfehler lassen sich bei einer Untersuchung oft schon an typischen Herzgeräuschen erkennen, die der Arzt mit einem Stethoskop abhören kann. Um eine genaue Diagnose zu stellen, werden bildgebende Verfahren wie eine Röntgenuntersuchung oder eine Farbdopplerechokardiographi durchgeführt. Aufschluss über das Ausmaß und die Lage des Herzklappenfehlers gibt ein EKG.
Behandlung
Leichte Herzklappenfehler, die keine Beschwerden verursachen, müssen nicht medizinisch behandelt werden. Anders sieht es bei hochgradigen Klappenfehlern aus.
Da Medikamente gegen die Funktionsstörungen wenig ausrichten können, ist in der Regel eine Operation die Therapie der Wahl. Dabei wird die fehlerhafte Herzklappe durch eine künstliche Klappe ersetzt.
Im Anschluss an die Operation erhält der Patient Medikamente zur Blutverdünnung, damit es nicht zu einer Thrombose oder Embolie kommt. Außerdem werden Antibiotika verabreicht, um einer bakteriellen Endokarditis entgegenzuwirken.