Diabetische Retinopathie - Ursachen, Symptome und Behandlung
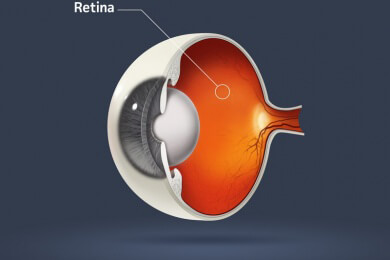
Ursache der diabetischen Retinopathie ist die Zuckerkrankheit; es handelt sich um eine Netzhauterkrankung. Ein Erblinden kann verhindert werden, wenn sich Diabetiker regelmäßig augenärztlich untersuchen lassen. Die diabetische Retinopathie tritt nur bei Diabetikern auf. Die Diagnose stellt meist der Augenarzt. Lesen Sie alles Wissenswerte rund um die diabetische Retinopathie.
Krankheitsbild
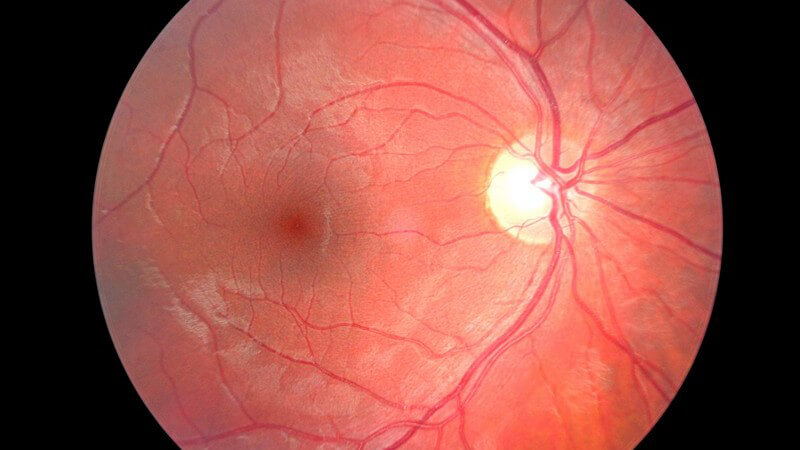
Bei der diabetischen Retinopathie handelt es sich um eine Erkrankung der Netzhaut bei bestehendem Diabetes. Dabei sind die kleinen Netzhautgefäße betroffen - hier lagern sich bei dauerhaft erhöhten Blutzuckerwerten Fette und Eiweiße ab. Dadurch werden die Gefäße brüchig und dicker.
Man unterscheidet verschiedene Formen.
Bei der nichtproliferativen Retinopathie liegen noch keine krankhaften neuen Gefäße vor. Die milde Form zeichnet sich durch Gefäßaussackungen der Kapillaren aus, bei der mäßigen Retinopathie werden die Gefäße undicht; es kommt zu punkt-, oder flächenförmigen Blutungen in die Netzhaut. Diese verstärken sich in der schweren Form; es kommt zudem mitunter zu einem Netzhautödem.
Bei der proliferativen Retinopathie kommt es zur Neubildung von krankhaften Blutgefäßen im Glaskörper sowie in der Netzhaut. Es kann zu Sehverschlechterungen und mitunter zu einer Netzhautablösung kommen.
Die diabetische Makulopathie beschreibt eine Schädigung des Punktes des schärfsten Sehens. Die Netzhaut ist geschwollen; es kommt zu Fettablagerungen, sodass das Sehen zunehmend verschlechtert wird.
Ursachen
Eine diabetische Retinopathie entwickelt sich mit der Zeit, wenn der Patient einen schlecht eingestellten Diabetes mellitus hat. Die Zuckerwerte im Blut sind dann regelmäßig viel zu hoch. Zudem können
- zu hoher Blutdruck
- Nikotin
- zu viel Cholesterin im Blut oder
- hormonelle Schwankungen
eine diabetische Retinopathie begünstigen.
Formen
Man unterscheidet verschiedene Formen der diabetischen Retinopathie.
Proliferative diabetische Retinopathie
Bei der so genannten proliferativen diabetischen Retinopathie bilden sich neue Blutgefäße im Auge. Da im Körper aufgrund der Grunderkrankung Diabetes mellitus eine schlechtere Durchblutung herrscht, haben diese zusätzlichen Gefäße eigentlich die Aufgabe, die Mangeldurchblutung auszugleichen. Diese neuen Blutgefäße zerplatzen jedoch sehr leicht und so kommt es zu Blutungen.
Die neuen Gefäße können auch in den Glaskörper der Augen wachsen und so eine Verschlechterung des Sehvermögens zur Folge haben. Durch diese Form der Retinopathie kann sich auch die Netzhaut des Auges ablösen, was dauerhafte Sehschäden zur Folge hat.
Nicht-proliferative diabetische Retinopathie
Bei einer anderen Form der diabetischen Retinopathie, der so genannten nicht-proliferativen diabetischen Retinopathie, entstehen Ausstülpungen an den Blutgefäßen. Diese platzen auf und führen zu Blutungen in der Netzhaut des Auges.
Im Verlauf der Erkrankung gelangen Fremdstoffe wie zum Beispiel Fette durch die Wände der Blutgefäße hindurch und führen dort zu Fettansammlungen oder Flüssigkeitsansammlungen. Diese Form der diabetischen Retinopathie verursacht erst dann Sehbeschwerden, wenn ein bestimmter Bereich im Auge davon betroffen ist.
Diabetische Makulapathie
Die dritte Form der diabetischen Retinopathie wird diabetische Makulapathie genannt. Die Makula ist die Stelle im Auge, an der der Mensch am schärfsten sieht. Aufgrund von Wassereinlagerungen und der durch die Diabeteserkrankung verursachten schlechten Blutversorgung sterben in diesem Bereich die Zellen ab, so dass der Patient immer schlechter sieht.
Verlauf
Bei jedem dritten Patienten mit dem Typ 2-Diabetes liegt bereits eine diabetische Retinopathie vor, wenn die Diagnose Diabetes gestellt wird. Bei der anderen Diabetesform, dem Typ 1-Diabetes, bekommt fast jeder Patient im Laufe seiner lebenslang andauernden Erkrankung eine diabetische Retinopathie.
Die Begleiterkrankung tritt hier meist nach einer Krankheitsdauer von etwa fünfzehn Jahren auf. Wird eine diabetische Retinopathie nicht behandelt, führt sie zum völligen Erblinden. Auch wenn der Diabetiker bei fortgeschrittener diabetischer Retinopathie einen Schlag gegen den Kopf bekommt und dadurch die feinen Blutgefäße platzen, kann dies schwerwiegende Folgen für die Sehschärfe haben.
Ist einmal ein Erblinden eingetreten, kann dies nicht mehr rückgängig gemacht werden. Je besser der Blutzucker und gegebenenfalls auch ein hoher Blutdruck eingestellt sind, desto eher kann eine diabetische Retinopathie verhindert oder das Fortschreiten der Erkrankung aufgehalten werden.
Symptome
Eine diabetische Retinopathie tritt als Begleiterkrankung der Zuckerkrankheit Diabetes mellitus auf. Zuerst verursacht diese Erkrankung keinerlei Beschwerden.
Mit fortschreitender Erkrankung bemerken die Diabetiker Sehstörungen und sehen nur noch verschwommen und wie durch einen Schleier. Im Verlauf der Erkrankung sehen die Betroffenen schwarze Punkte ähnlich einem Regenschauer vor den Augen.
Die Sehstörungen verschlechtern sich entweder langsam oder auch ganz plötzlich. Unbehandelt führt die Erkrankung schließlich zur völligen Erblindung.
Diagnose
Die Diagnostik erfolgt meist beim Augenarzt. Ist die Diabetes mellitus-Erkrankung bereits bekannt, wird der Augenarzt bei den geschilderten Symptomen sofort den Verdacht einer diabetischen Retinopathie haben. In einigen Fällen wissen die Betroffenen jedoch noch nichts von ihrer Zuckererkrankung.
Die Diagnose wird erst gestellt, nachdem die Sehstörungen durch einen Augenarzt diagnostiziert wurden und dieser sie in Verbindung mit der Zuckerkrankheit bringt. Vor der augenärztlichen Untersuchung erhalten die Patienten in der Regel Augentropfen, die die Pupillen weiten.
Während der Augenspiegelung kann der Arzt die Netzhaut der Augen betrachten. Auch der Augeninnendruck wird gemessen, um andere Erkrankungen wie zum Beispiel den grünen Star ausschließen zu können.
Therapie
Es gibt noch keine Medikamente oder Behandlungsmöglichkeiten einer diabetischen Retinopathie. Der Arzt kann lediglich Medikamente verordnen, die das Fortschreiten der Erkrankung aufhalten können, so dass kein Erblinden droht.
Blutzuckereinstellung und Ausschalten der Risikofaktoren
Je besser der Blutzuckerwert eingestellt ist, desto geringer ist die Gefahr einer diabetischen Retinopathie. Auch wenn die Erkrankung bereits diagnostiziert wurde, kann der Verlauf durch einen stabilen Blutzuckerwert aufgehalten werden.
Alle Faktoren, die eine diabetische Retinopathie begünstigen können, wie zum Beispiel das Rauchen oder zu hohe Cholesterinwerte, müssen behandelt bzw. eingestellt werden.
Laserbehandlung
Ist die diabetische Retinopathie bereits fortgeschritten, kann der Augenarzt die Erkrankung mit Hilfe des Lasers aufhalten. Vor der Laserbehandlung erhält der Patient eine lokale Betäubung des Auges. Der Augenarzt behandelt mit dem Laser die Veränderungen an der Netzhaut des Auges.
Meist sind mehrere Laserbehandlungen notwendig, bis die Behandlung abgeschlossen ist. Einige Patienten haben jedoch als Folge der Behandlung eine Sehverschlechterung in der Dunkelheit zur Folge, auch Wasser kann sich im Auge einlagern. Diese Nebenwirkungen werden jedoch in der Regel in kauf genommen, um ein Erblinden zu verhindern.
Vitrektomie
Ist die diabetische Retinopathie bereits soweit fortgeschritten, dass die Blutgefäße in den Glaskörper des Auges einbluten oder sich die Netzhaut im Auge ablöst, wird eine andere Behandlungsmethode, die so genannte Vitrektomie, notwendig. Bei diesem Eingriff wird der Glaskörper des Auges entfernt und stattdessen durch Flüssigkeit ersetzt.
Vorbeugung
Um die Begleiterkrankung diabetische Retinopathie zu verhindern, sollte jeder Diabetiker darauf achten, dass seine Blutzuckerwerte konstant sind und der Diabetes somit gut eingestellt ist. Informationen erhalten Diabetiker auch im Rahmen von Diabetesschulungen, die in Arztpraxen und Krankenhäusern durch geschultes Personal angeboten werden.
Jeder Diabetiker sollte regelmäßig einen Augenarzt aufsuchen und seine Augen untersuchen lassen, auch wenn noch keine Sehstörungen bemerkt werden. Je früher die diabetische Retinopathie diagnostiziert wird, desto geringer sind die Einschränkungen durch diese Begleiterkrankung.
- Gesundheits- und Krankheitslehre: Lehrbuch für die Gesundheits-, Kranken- und Altenpflege, Springer Medizin Verlag, 2013, ISBN 9783642369834
- Medizinwissen von A-Z: Das Lexikon der 1000 wichtigsten Krankheiten und Untersuchungen, MVS Medizinverlage Stuttgart, 2008, ISBN 3830434545
- Lexikon der Krankheiten und Untersuchungen, Thieme Verlagsgruppe, 2008, ISBN 9783131429629
- Netter's Innere Medizin, Thieme Verlagsgruppe, 2000, ISBN 3131239611
- Innere Medizin 2019, Herold, 2018, ISBN 398146608X
- Innere Medizin 2020, Herold, 2019, ISBN 3981466098
- Repetitorium für die Facharztprüfung Innere Medizin: Mit Zugang zur Medizinwelt, Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437233165
- Praxisleitfaden Allgemeinmedizin: Mit Zugang zur Medizinwelt (Klinikleitfaden), Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437224476
- Grundwissen Medizin: für Nichtmediziner in Studium und Praxis, UTB GmbH, 2017, ISBN 3825248860
Unsere Artikel werden auf Grundlage fundierter wissenschaftlicher Quellen sowie dem zum Zeitpunkt der Erstellung aktuellsten Forschungsstand verfasst und regelmäßig von Experten geprüft. Wie wir arbeiten und unsere Artikel aktuell halten, beschreiben wir ausführlich auf dieser Seite.