Insulinpumpentherapie - Nutzen, Ablauf und Risiken
Als Insulinpumpentherapie oder CSII (Continuous Subcutaneous Insulin Infusion) bezeichnet man in der Medizin eine Form der Insulintherapie. Dabei erhält ein Diabetiker Insulin als Alternative zur konventionellen Methode über eine spezielle Pumpe; diese kann bequem am Körper befestigt werden. Informieren Sie sich über Anwendungsgebiete, Ablauf und Risiken der Insulinpumpentherapie.

Was ist eine Insulinpumpentherapie? - Nutzen und Ablauf
Die Insulinpumpentherapie ist eine Alternative bei der Behandlung von Diabetikern. In der Regel wird das benötigte Insulin im Rahmen einer Insulintherapie mit einer Spritze oder einem Insulin-Pen verabreicht.
Ablauf einer Insulinpumpentherapie
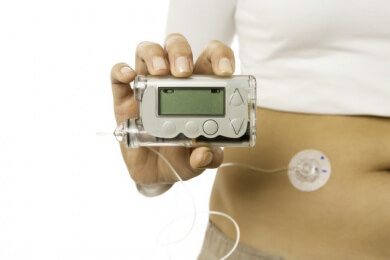
Bei einer Insulinpumpentherapie erfolgt die Verabreichung des Insulin mit einer kleinen Insulinpumpe, die bequem am Körper, zum Beispiel am Gürtel oder in der Hosentasche getragen werden kann. Die Insulinpumpentherapie wird auch als CSII (Continuous Subcutaneous Insulin Infusion) bezeichnet.
Durch das Tragen einer Insulinpumpe kann auf die Insulin-Spritze oder das Insulin-Pen verzichtet werden. Die Insulinpumpentherapie gehört zu den fortschrittlichsten Insulintherapien, die es zurzeit gibt.
Beim Tragen einer programmierbaren Insulinpumpe leitet diese das benötigte Insulin über einen Katheter bzw. Infusionsset in den Körper. Die Pumpe muss den ganzen Tag lang getragen werden und darf nur ein bis zwei Stunden abgelegt werden.
Vorteile einer Insulinpumpentherapie vor allem für Kinder und Jugendliche
Etwa 50.000 Menschen, die an Diabetes Typ 1 leiden, tragen in der Bundesrepublik Deutschland eine Insulinpumpe mit sich. Auf dem Markt gibt es verschiedene Arten von Insulinpumpen, die zumeist über eine anspruchsvolle Ausstattung verfügen. Vor allem bei Kindern und Jugendlichen findet die Pumpe zunehmende Verbreitung.
Der Vorteil der Insulinpumpentherapie, die auch als kontinuierliche subkutane Insulin-Infusion (CSII), bezeichnet wird, liegt in der erhöhten Lebensqualität für den Diabetiker im Alltag, denn die ständigen Injektionen, die mehrmals pro Tag erfolgen müssen sind nicht mehr nötig, da die Insulinabgabe über die Pumpe erfolgt. Darüber hinaus wird eine bessere Einstellung des Stoffwechsels ermöglicht.
Erhält man eine Insulinpumpe, so wird zuerst die erforderliche Basalrate in einer Arztpraxis oder einem speziellen Pumpenzentrum eingestellt. Dort bekommt der Diabetiker auch eine Schulung, um mit dem Gerät fachgerecht umzugehen.
Funktion der modernen CGM-Pumpentechnik
Die Insulinpumpentherapie kann Kleinkindern und Teenagern zu mehr Lebensqualität verhelfen. Die moderne CGM-Pumpentechnik (Continuous Glucose Monitoring) hat nichts mehr mit den schweren Gerätschaften von einst gemeinsam.
Heute sind Insulinpumpen komfortabel und so groß wie Handys. Sie verschwinden diskret unter dem T-Shirt oder in der Hosentasche.
Die Insulinpumpen kalkulieren auch die Messergebnisse der vorher verabreichten Insulingaben mit ein. Dadurch lässt sich die Menge des zusätzlich benötigten Bolus- oder Normalinsulins einwandfrei berechnen.
Inzwischen tragen mehr als 40.000 Diabetiker des Typ 1 eine Insulinpumpe. Das Infusions-Set ist mit einer Kanüle verbunden, die unter der Haut liegt.
Sensoren messen den Gewebezucker und geben Auskunft über die Glukosewerte. Der Sensor ist mit einem Transmitter gekoppelt, der Signale per Funk an den auf der Außenhaut liegenden Empfänger sendet.
Der Empfänger stellt die gemessenen Werte dar, speichert und verarbeitet sie. Das Empfangsgerät ist rundum die Uhr im Einsatz und aktualisiert die Glukosewerte alle fünf bis zehn Minuten.
Bei Kindern mit Dawn-Phänomen, also bei morgendlichem Anstieg des Blutzuckers, kann die Insulinpumpe den erhöhten Insulinbedarf in den Morgenstunden regulieren, wodurch auch das Risiko von Folgeerkrankungen sinkt. Ebenso entfällt das Spritzen von Insulin, das gerade für Kinder sehr unangenehm ist.
Perfekte Einweisungen mit Pumpenschulungen
Pumpenschulungen werden heute stationär und ambulant durchgeführt. In der Regel dauert es zwischen fünf und sieben Tagen, bis sich Kinder und Eltern mit der Pumpentechnik vertraut gemacht haben.
Diabeteszentren und Kinderkliniken bieten ständig aktuelle Kurse an. Mediziner, Kinderpsychologen und Ernährungsberater erklären die genaue Handhabung anhand von Praxisbeispielen.
Die Verantwortung für eine fachgerechte Versorgung liegt vor allem bei den Eltern. Aber auch schon ganz kleine Diabetes-Patienten lernen, wie Kohlenhydrate in Lebensmitteln und Insulinmengen richtig berechnet werden, wie die mehrmals täglich durchzuführende Blutzuckerkontrolle funktioniert und wie die Kanüle richtig platziert wird.
Bei Pumpenschulungen werden alle wichtige Kriterien wie Alter, Insulin-Grundbedarf und Tagesablauf berücksichtigt. Erst eine perfekte Einweisung garantiert den effektiven Einsatz der Insulinpumpe.
Insulinpumpen: Aufbau und Modelle
Eine Insulinpumpe ist ein kleines medizinisches Gerät, das zur Behandlung von Diabetes mellitus (Zuckerkrankheit) eingesetzt wird. Die spezielle Pumpe kommt im Rahmen einer Insulinpumpentherapie zur Anwendung und ist eine Alternative zur Insulinspritze.
Normalerweise erfolgt bei Diabetikern die Verabreichung des benötigten Insulins durch die Anwendung eines Insulin-Pens oder einer Spritze. Eine Insulinpumpe leitet dagegen das Insulin mit Hilfe eines Katheters in den Organismus.
Diese Pumpe hat die Größe eines Taschentücher-Päckchens und lässt sich bequem am Gürtel oder in der Hosentasche tragen. Insulinpumpen lassen sich programmieren, wodurch automatisch eine bestimmte gleich bleibende Rate an Insulin, die man auch als Basalrate bezeichnet, an den Organismus abgegeben wird. Auf diese Weise ist es möglich, den Bedarf an Insulin im Körper zu decken.
Auch der Blutzucker bleibt zwischen den Mahlzeiten und in den Nachtstunden im gewünschten Bereich. Allerdings muss der Diabetiker das Gerät ständig mit sich führen und darf es nur für etwa ein bis zwei Stunden am Tag ablegen.
Mit Hilfe eines kleinen Motors in der Pumpe und einem Schlauch, an dessen Ende sich eine Nadel befindet, gelangt das Insulin aus einer Ampulle über das Unterhautfettgewebe des Bauches in den Körper des Patienten. Das lästige Spritzen entfällt also.
Etwa 25.000 Diabetiker tragen in der Bundesrepublik Deutschland mittlerweile eine Insulinpumpe. Auf dem Markt befinden sich mehrere verschiedene Modelle, die anspruchsvoll ausgestattet sind. Welches Insulinpumpenmodell für einen Patienten am besten geeignet ist, sollte jeweils individuell abgeklärt werden.
Zielgruppe: Für wen ist die Insulinpumpentherapie geeignet?
Geeignet ist eine Insulinpumpentherapie besonders für:
- Typ-1-Diabetiker
- schwangere Diabetikerinnen
- schlanke Typ-2-Diabetiker mit Insulinmangel, für die sich eine konventionelle Insulintherapie (ICT) nicht eignet
Durch die Anwendung einer Insulinpumpentherapie ergibt sich für den Diabetiker eine höhere Lebensqualität, da auf die regelmäßigen Injektionen verzichtet werden kann. Zudem ist eine bessere Stoffwechseleinstellung möglich als bei der herkömmlichen Insulintherapie, wodurch es seltener zu Erkrankungen kommt.
Insulinpumpentherapie für Kinder
Auch für Kinder eignet sich die Insulinpumpentherapie. Sie stellt eine empfehlenswerte Alternative zur Insulintherapie dar.
Gerade bei Kindern ist es nicht immer leicht, fixe Essenszeiten und Messzeiten einzuhalten. Zudem stellt Bewegung einen wichtigen Faktor im Alltag des Nachwuchses dar, was die herkömmliche Spritzentherapie ebenso erschweren kann.
Kinder zeigen oftmals einen geringen Bedarf an Insulin, während die Insulin-Empfindlichkeit recht hoch ausfällt. In der Phase des Wachstums kann es zum Dawn-Phänomen kommen; dabei kommt es früh morgens zu einem deutlichen Anstieg des Blutzuckerspiegels.
Gerade aus diesem Grund ist eine Kontrolle des Blutzuckerspiegels auch während der nacht und am Morgen wichtig, damit eine Hyperglykämie verhindert werden kann. Wird eine Insulinpumpe benutzt, wird das Kind nicht gestört; dabei ist für Säuglinge und Kleinkinder eine Menge von 0,025 I.E. (Internatioinale Einheiten) von Vorteil.
Die Bedienung der Pumpe ist auch für den Nachwuchs kein Problem. Übernehmen die Eltern dies, so kann mit einer Tastensperre gearbeitet werden.
Sport, Spaß und Spiel mit Insulinpumpe - geht das?
Viele Eltern machen sich Sorgen, ob das Tragen einer Insulinpumpe den Nachwuchs bei körperlichen Aktivitäten einschränkt. Kleinere Kinder wollen toben, Teenager auf Partys gehen.
In der Regel müssen die Pumpen nicht abgenommen werden. Moderne Pumpenmodelle sind wasserdicht und können auch beim Duschen oder in Schwimmbad am Körper verbleiben. Die Insulinpumpen lassen sich aber auch einfach mittels praktischer Click-Verschlüsse abnehmen und wieder anbringen.
Wird die Pumpe für längere Zeit abgenommen, müssen je nach Bedarf Insulingaben zugeführt werden. Das kann mit Spritzen oder Pens erfolgen.
Von enormer Bedeutung ist die richtige Insulineinstellung, genauso wie eine lückenlose Hygiene und das Wissen, wie in bestimmten Situationen, beispielsweise während eines Urlaubs, zu verfahren ist. Die Einstellung überprüfen Diabetologen oder Kinder- und Jugendärzte.
Insulinpumpen gibt es heute als Sets mit Einführhilfen, die nach Altersklassen gestaffelt sind. Sogar für Babys sind die passenden Pumpensets erhältlich.
Integrierte Alarmsysteme geben Sicherheit
Eltern, die gemeinsam mit ihren Kindern an speziellen Pumpenschulungen teilgenommen haben, sind bestens vorbereitet. Die Insulinpumpen werden individuell eingestellt.
Darüber hinaus lassen sich die Einstellungen so vornehmen, dass Kinder sie nicht selbständig ändern können. Integrierte Alarmsysteme geben zusätzliche Sicherheit.
Sollten die Batterien zur Neige gehen oder ein anderes Problem auftauchen, schlägt die Insulinpumpe sofort Alarm. Eltern sollten Schule, Kindergarten oder Sportverein darüber informieren, dass ihr Kind eine Insulinpumpe trägt.
Eine Pumpentherapie ermöglicht Kindern und Jugendlichen ein flexibleres Leben und vereinfacht das Diabetes-Management deutlich. Klinische Studien belegen, dass Kinder mit Typ-1-Diabetes, die eine Insulinpumpe nutzen, insgesamt zufriedener sind.
Nachteile einer Insulinpumpentherapie
Allerdings bringt auch die Insulinpumpentherapie einige Nachteile mit sich:
- So muss der Blutzucker noch häufiger als bei einer konventionellen Insulintherapie getestet werden, da nur schnell wirksames Insulin eingesetzt wird.
- In manchen Fällen kann es zu Verstopfungen des Katheters kommen. Bei einem Katheterverschluss droht Ketoazidose, eine extreme Erhöhung des Blutzuckers, wodurch es zu einer gefährlichen Blutübersäuerung kommt.
- Pro Tag müssen also unbedingt vier bis sechs Blutzuckertests erfolgen.
- Auch die Broteinheiten müssen weiterhin selbst abgeschätzt werden.
- Auch allergische Reaktionen oder technische Defekte sind im Bereich des Möglichen.
- Außerdem kann es nach einem gewissen Zeitraum erforderlich sein, die Basalrate aufgrund von veränderten Lebensumständen oder schlechten Blutzuckerwerten anzupassen. Nach der Messung des Blutzuckers muss der Patient die nötige Menge an Insulin in die Pumpe eingeben, um die Blutzuckerwerte zu korrigieren.
- Und schließlich ist es notwendig, alle zwei bis drei Tage das Insulin aufzufüllen und das Infusionsset auszuwechseln.
Vor der Anwendung der Insulinpumpentherapie sollte der Patient die Vor- und Nachteile dieser Behandlungsform prüfen und diese ausführlich mit seinem behandelnden Arzt besprechen. Ob eine Insulinpumpentherapie sinnvoll ist, hängt auch von der individuellen Lebenssituation eines Patienten ab.
Die Insulinpumpe kann auch 24 Stunden lang mit einer sterilen Kochsalzlösung getestet werden, um ein Gefühl für das Gerät zu entwickeln. In den meisten Fällen gewöhnen sich die Patienten rasch an den Umgang mit der Insulinpumpe.
Durchführung einer Insulinpumpentherapie
Bei der Anwendung einer Insulinpumpe wird zunächst die notwendige Basalrate eingestellt. Die Einstellung und Anpassung wird entweder ambulant in einer Praxis oder in einem Pumpenzentrum stationär vorgenommen.
Dabei wird der Patient auch im Umgang mit der Insulinpumpe geschult. Das Gerät selbst ist kleiner als ein Taschentücher-Päckchen und kann am Gürtel oder in der Hosentasche getragen werden.
Das nötige Insulin wird mit Hilfe eines kleinen Motors in der Pumpe über einen Schlauch, der am Ende eine Nadel enthält, in das Unterhautfettgewebe der Bauchregion befördert. Die Pumpgeschwindigkeit des Motors kann nach den individuellen Bedürfnissen des Patienten programmiert werden.
Unterschieden wird bei der Insulinpumpe zwischen:
- Insulin-Basalrate
- Insulin-Bolus
Bei der Insulin-Basalrate erfolgt eine individuelle Programmierung. Dabei wird kontinuierlich eine bestimmte Insulinmenge von der Motorpumpe gefördert, damit der basale Bedarf an Insulin mit schnellwirksamen Insulin abgedeckt wird.
Beim Insulin-Bolus kann das Insulin auch auf Knopfdruck abgerufen werden. Dadurch kann eine Insulingabe für eine kohlenhydrathaltige Mahlzeit oder zur Senkung von erhöhtem Blutzucker erfolgen. Das abgerufene zusätzliche Insulin wird über den Motor der Pumpe durch den Katheter in den Körper transportiert.
Mögliche Risiken der Insulinpumpentherapie
Risiken einer Insulinpumpentherapie können eine Blutübersäuerung bei einer extremen Erhöhung des Blutzuckers (Ketoazidose) durch Verstopfung des Katheters oder Infektionen, aufgrund von mangelnder Hygiene sein. In manchen Fällen kann es auch zu allergischen Reaktionen kommen. Zudem sind auch technische Defekte am Gerät möglich.
Kosten der Insulinpumpentherapie - Ist eine Kostenübernahme möglich?
Die Insulinpumpen samt Zubehör sind Teil der Produktgruppe 03 im Hilfsmittelverzeichnis der Krankenkassen. Das bedeutet, dass eine Verordnungsfähigkeit gegeben ist - die Voraussetzungen für eine mögliche Kostenübernahme müssen allerdings erst noch geprüft werden.
Zu diesem Zweck wird der medizinische Dienst der Krankenversicherung hinzugezogen. Außerdem muss der Gutachter nach bestimmten Grundsätzen vorgehen, wenn er das Gutachten erstellt.
Eine Kostenübernahme ist in folgenden Fällen möglich:
- es kann keine stabile Blutzuckereinstellung erreicht werden, trotz mehrerer Insulininjektionen am Tag
- es liegt eine Neigung zu schweren Unterzuckerungen vor, vor allem nachts
- ein besteht ein ausgeprägtes Dawn-Phänomen: in den Morgenstunden ist der Insulinbedarf deutlich erhöht
Dabei werden die Kosten bei Typ-2-Diabetes nur in Einzelfällen übernommen. Die Voraussetzungen werden den wissenschaftlichen Erkenntnissen zufolge in diesem Fall nicht erfüllt: die Insulinpumpentherapie ist hierbei gleichzusetzen mit der Insulintherapie; dabei gilt sie jedoch nicht als erfolgreicher.
Fällt die Beurteilung positiv aus, kann die Insulinpumpentherapie für drei bis vier Monate versuchsweise gestartet werden. Bei nachvollziehbarem erfolgreichen Erfolg können die Kosten auch weiterhin von der Krankenkasse übernommen werden.