Hypercholesterinämie - Ursachen, Symptome und Therapie
Bei einer Hypercholesterinämie sind die LDL-Cholesterinwerte im Blut deutlich zu hoch. Die Fettstoffwechselstörung ist entweder erblich bedingt oder - in den meisten Fällen - auf eine ungesunde Lebensweise zurückzuführen. Im Verlauf einer Hypercholesterinämie drohen Ablagerungen an den Blutgefäßen (Arteriosklerose) und dadurch schwerwiegende Herzerkrankungen. Die Erkrankung lässt sich leicht diagnostizieren und in den meisten Fällen sehr gut behandeln. Lesen Sie hier alles Wichtige zur Hypercholesterinämie.
Definition
Als Hypercholesterinämie werden zu hohe Cholesterinwerte im Blut bezeichnet. Die erhöhten Werte können durch eine ungesunde Lebensweise, Stoffwechselerkrankungen, Vererbung oder die Einnahme von bestimmten Medikamenten entstehen. Liegt ein Cholesterinmangel vor, sprechen die Ärzte von einer Hypocholesterinämie.
Die Hypercholesterinämie wird fälschlicherweise häufig mit der Hyperlipoproteinämie gleichgesetzt.
Formen der Hypercholesterinämie
Unterschieden wird zwischen zwei Formen der Fettstoffwechselstörung:
- Die familiäre oder primäre Hypercholesterinämie
- Die weitaus häufiger vorkommende sekundäre Hypercholesterinämie
Von der primären Form sind rund 30 Prozent aller Patienten betroffen. Dabei wird der Überschuss an Cholesterin innerhalb der Familie vererbt oder zumindest begünstigt.
Verantwortlich für die sekundäre Hypercholesterinämie sind vor allem Mangel an Bewegung sowie eine ungesunde Ernährung. Aber auch einige Krankheiten können für die sekundäre Form ursächlich sein.
Häufigkeit der Hypercholesterinämie
Die Hypercholesterinämie gilt mittlerweile als Volkskrankheit. Allein in Deutschland sind nach Angaben der GBE (Gesundheitsberichterstattung des Bundes) über 50 Prozent aller erwachsenen Bundesbürger von zu hohen Cholesterinwerten betroffen. Dabei leiden Frauen mit rund 61 Prozent etwas häufiger unter der Fettstoffwechselstörung als das männliche Geschlecht mit 57 Prozent.
Cholesterin
Beim Cholesterin handelt es sich um einen essentiellen Naturstoff, der in tierischen Zellen vorkommt. Vor allem für den Aufbau der Zellmembran ist er von Bedeutung. Des Weiteren hat er wichtigen Anteil an der Produktion der Gallensäuren zur Verdauung von Fetten im Darm sowie zur Synthese von Geschlechtshormonen, zu denen Progesteron, Östradiol und Testosteron zählen. Des Weiteren entstehen der Botenstoff Aldosteron und das Stresshormon Cortisol aus dem Cholesterin.
Einen kleinen Teil des Cholesterins nimmt der menschliche Organismus mit der Nahrung auf. Das meiste von dem Naturstoff stellt der Körper selbst her, was in erster Linie in der Leber und der Schleimhaut des Darms geschieht. Bekannt ist dieser Prozess als Cholesterinbiosynthese. Als Zwischenprodukt bildet sich dabei 7-Dehydrocholesterin, bei dem es sich um eine Vorstufe von Vitamin D handelt.
In der Regel beträgt der Gesamtcholesterinwert im menschlichen Blut weniger als 200 mg/dl (Milligramm Cholesterin je Deziliter). Werte zwischen 200 bis 239 mg/dl werden von den Ärzten als grenzwertig betrachtet. Steigen die Cholesterinwerte weiter in die Höhe, ist von einer Hypercholesterinämie die Rede.
Lipoproteine
Der Anteil des freien Cholesterins im Körper des Menschen liegt bei ca. 30 Prozent. Bei den restlichen 70 Prozent besteht eine Verbindung mit Fettsäuren, die als Cholesterinester bezeichnet wird.
Cholesterin lässt sich nicht im Wasser lösen. Die Wasserlöslichkeit ist jedoch die Voraussetzung zum Transport des Stoffes im Blut. Zu diesem Zweck werden Cholesterin und Cholesterinester mit anderen Stoffen kombiniert. Gemeinsam mit Lipiden und Eiweißen kommt es zur Bildung von Fett-Eiweiß-Komplexen, die die Bezeichnung Lipoproteine tragen. Wichtige Lipoproteine sind:
- VLDL (very low density lipoprotein)
- Chylomikronen
- HDL (high density lipoproteins)
- LDL (low density lipoproteins)
- IDL (intermediate density lipoproteins)
Überaus bedeutsam bei einer Hypercholesterinämie sind die Lipoproteine HDL und LDL. Sie setzen sich zum größten Teil aus Cholesterin zusammen und bewirken die Balance des Cholesterinhaushalts.
Durch das LDL wird das Cholesterin von der Leber in Richtung Körperzellen über das Blut weitergeleitet. Vermehrt sich das LDL, steigen die Cholesterinwerte an, was bis hin zu einer Hypercholesterinämie führen kann. Dies hat die Ablagerung des Cholesterins innerhalb der Blutgefäße zur Folge, was wiederum die Ursache für eine Arterienverkalkung (Arteriosklerose) ist. Das Lipoprotein HDL geht dagegen vor und schickt das überschüssige Cholesterin wieder zur Leber zurück, um einen erhöhten Cholesterinspiegel zu verhindern. Daher wird das HDL als "gutes" Cholesterin eingestuft, während das LDL als "schlechtes" Cholesterin gilt.
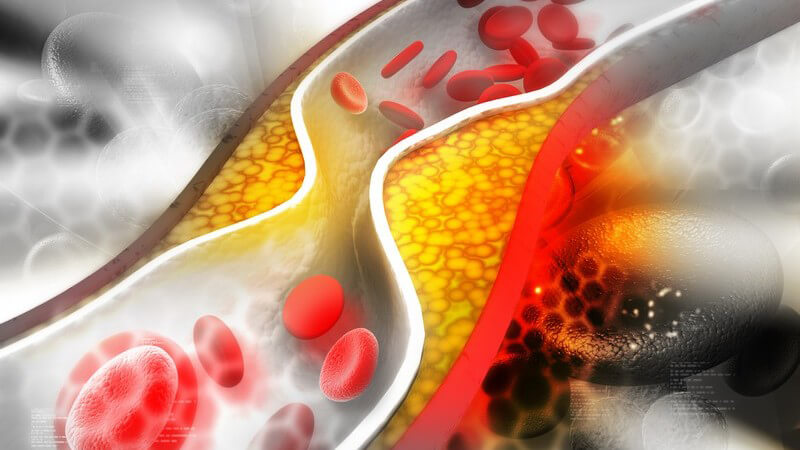
Ursachen für eine Hypercholesterinämie
Die Ursachen für eine Hypercholesterinämie sind mannigfaltig. Dabei ist zwischen primärer und sekundärer Form zu unterscheiden.
Ursachen der primären Hypercholesterinämie
Die primäre Hypercholesterinämie wird von einem Gendefekt hervorgerufen. Diesen übertragen die betroffenen Eltern auf ihr Kind. Im Körper des Kindes werden daraufhin zumeist nur wenige LDL-Rezeptoren gebildet, was einen Anstieg der LDL-Cholesterin-Konzentration zur Folge hat, die über das gesunde Maß hinausgeht.
Ursachen der sekundären Hypercholesterinämie
Zu den häufigsten Ursachen der sekundären Hypercholesterinämie zählen:
- Fettreiche Ernährungsweise
- Mangel an Bewegung
- Übergewicht
- Diabetes mellitus (Zuckerkrankheit)
- Hypothyreose (Unterfunktion der Schilddrüse)
- Chronische Niereninsuffizienz
- Hoher Alkoholkonsum
- Die Einnahme von bestimmten Arzneimitteln wie der Antibabypille, Betablockern, Kortison oder Thiaziden
Symptome der Hypercholesterinämie
Durch die erhöhten Cholesterinwerte im Körper kommt es zu keinen auffälligen Beschwerden. Daher wird eine Hypercholesterinämie oft erst durch eine Blutuntersuchung festgestellt, mit der sich die Blutwerte ermitteln lassen.
Xanthelasmen
In manchen Fällen hat die Hypercholesterinämie aber auch sichtbare Symptome zur Folge. Diese zeigen sich in der Region der Augenlider auf der Haut als gelbliche Lipid- oder Cholesterineinlagerungen. Mediziner sprechen dann von Xanthelasmen. Bereits bei einem leichten Anstieg der Cholesterinwerte besteht die Möglichkeit, dass sich diese Ablagerungen bilden. Mit dem Absinken der Cholesterinwerte gehen auch die Ablagerungen wieder zurück. Die Veränderungen können sich jedoch auch zeigen, wenn keine Lipidstoffwechselstörung vorliegt.
Mitunter rufen die Lipidablagerungen zudem eine weißliche Trübung am Hornhautrand des Auges hervor. Allerdings kann diese Störung ebenfalls ohne eine Fettstoffwechselstörung entstehen, was besonders im Alter der Fall ist.
Xanthome
Als typischer Hinweis auf eine Hypercholesterinämie gilt die Entstehung von Xanthomen. Dabei handelt es sich um knotige, gelbliche Fettablagerungen auf der Haut. Sie zeigen sich oberflächlich an Händen, Armen, Beinen sowie am Gesäß. Kommt es zur Normalisierung der Cholesterinwerte, verschwinden auch diese Ablagerungen meist wieder.
Komplikationen einer Hypercholesterinämie
Hält die Hypercholesterinämie über längere Zeit an, drohen Ablagerungen an den Gefäßwänden, die als Arterienverkalkung (Arteriosklerose) bekannt sind. Durch sie steigt die Gefahr von Herz-Kreislauf-Erkrankungen an.
Bemerkbar machen kann sich die Arteriosklerose durch Angina-Pectoris-Anfälle aufgrund der koronaren Herzkrankheit (KHK), Sehstörungen, Schwindelgefühle oder Bewusstseinsstörungen durch Verengungen der Halsschlagader. Im schlimmsten Fall zieht die Hypercholesterinämie einen lebensgefährlichen Herzinfarkt oder Schlaganfall nach sich.
Diagnose der Hypercholesterinämie
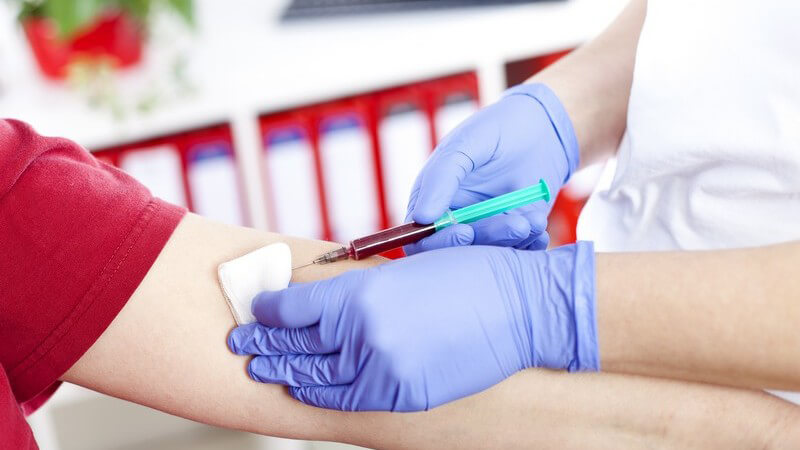
Die Diagnose einer Hypercholesterinämie gilt als sehr einfach. So genügt schon das Messen der Cholesterinwerte im Blut. Dabei muss neben dem Gesamtcholesterin auch das LDL- und HDL-Cholesterin kontrolliert werden. Zur erforderlichen Blutuntersuchung sollte der Patient nüchtern erscheinen und zwölf Stunden vor der Entnahme des Blutes nichts mehr zu sich nehmen.
Weniger einfach fällt die Bestimmung der jeweiligen Form der Fettstoffwechselstörung aus. So können bei einigen Lipidstoffwechselstörungen Cholesterin und Blutfette zur gleichen Zeit zu hoch ausfallen. Aus diesem Grund werden diese Werte bei der Blutuntersuchung gleich mitbestimmt.
Von Interesse ist außerdem die Höhe der Cholesterinwerte. So können sie darauf hinweisen, ob eine vererbte primäre Hypercholesterinämie oder eine sekundäre Form vorliegt.
Weitere Untersuchungsschritte bestehen in der Erfassung der Krankengeschichte des Patienten und seiner Beschwerden. Ferner erkundigt sich der Arzt nach dem Gesundheitszustand der Familienmitglieder sowie den Ernährungsgewohnheiten und möchte wissen, ob der Erkrankte raucht oder Alkohol konsumiert.
Im Rahmen einer körperlichen Untersuchung werden Herz und Lunge abgehört, der Puls abgetastet, der Blutdruck gemessen und die Haut kontrolliert. Auf diese Weise kann der Arzt mögliche Folgen der Hypercholesterinämie feststellen.
Als sinnvoll gelten zudem ein EKG sowie das Ermitteln des Blutzuckerwertes.
Therapie der Hypercholesterinämie
Ziel der Behandlung einer Hypercholesterinämie ist es, eine Absenkung des Cholesterinspiegels zu erreichen. Auf diese Weise lässt sich die Gefahr der Arteriosklerose sowie ihrer Folgeerkrankungen verringern. Dazu genügt oft schon eine Absenkung der LDL-Cholesterinwerte um 40 Milligramm je Deziliter. Weil zudem noch andere Faktoren wie
- Lebensalter,
- Geschlecht,
- Höhe des Gesamtcholesterins,
- erbliche Risikofaktoren,
- Nikotinkonsum und
- das Vorliegen von Diabetes
eine Rolle spielen, ermittelt der Arzt das individuelle Arterioskleroserisiko, um den Zielwert für das LDL-Cholesterin festlegen zu können. Umso höher das Risiko ausfällt, desto niedriger wird der Zielwert bestimmt.
Zu den wichtigsten Maßnahmen der Hypercholesterinämie-Therapie zählen:
Eine gesündere Lebensweise
Um gegen zu hohe Cholesterinwerte erfolgreich vorzugehen, muss sich der Patient fett- und cholesterinärmer ernähren. Mitunter kann sich die Hypercholesterinämie schon durch eine Umstellung der Kost bessern. Dabei darf der Patient pro Tag nicht mehr Kalorien aufnehmen als er benötigt.
- Anstelle von gesättigten Fettsäuren sollten ungesättigte Fettsäuren konsumiert werden, da in gesättigten Fettsäuren und tierischen Fetten reichlich Cholesterin enthalten ist
- Als sinnvoll gelten zudem Ballaststoffe, die sich in Obst, Gemüse und Vollkornprodukten befinden
- Ebenfalls wichtig ist es, für mehr Bewegung zu sorgen, wie zum Beispiel durch sportliche Aktivitäten
Cholesterinwerte natürlich senken
Mit einer Ernährungsumstellung und mehr Bewegung können die Cholesterinwerte gesenkt werden.
Konsequente Behandlung der auslösenden Faktoren
Liegt eine sekundäre Hypercholesterinämie vor, die durch eine Grunderkrankung verursacht wird, muss diese konsequent behandelt werden.
Ist die Einnahme von bestimmten Medikamenten der Auslöser der Fettstoffwechselstörung, gilt es, diese abzusetzen bzw. durch andere Präparate auszutauschen.
Risikofaktoren vermeiden
Bestehen zusätzliche Risikofaktoren wie Rauchen, Übergewicht, Bluthochdruck oder Diabetes, muss auch gegen diese konsequent vorgegangen werden. Dazu gehören unter anderem der Verzicht auf Nikotin oder der Abbau von Übergewicht. Grunderkrankungen wie Diabetes mellitus oder eine Schilddrüsenunterfunktion lassen sich durch die Gabe von Medikamenten gut einstellen.
Behandlung mit Medikamenten
Genügen eine Änderung des Verhaltens sowie der Ernährungsweise nicht zur Besserung der Fettstoffwechselstörung, ist eine medikamentöse Therapie erforderlich. Dabei werden sogenannte Lipidsenker verabreicht.
- Zur Anwendung kommen in erster Linie Statine wie Simvastatin, Fluvastatin und Atorvastatin sowie
- Fibrate wie Gemfibrozil oder Fenofibrat.
- Als Kombinationswirkstoff kann zudem der selektive Cholesterinresorptionshemmer Ezetemib zum Einsatz gelangen.
Handelt es sich um eine erblich bedingte Hypercholesterinämie oder liegt ein besonders schwerer Fall vor, werden seit 2015 die vollhumanen Antikörper Evolocumab und Alirocumab verabreicht. Diese Arzneistoffe verfügen über die Eigenschaft, gegen ein bestimmtes Eiweiß vorzugehen, wodurch das LDL-Cholesterin abgesenkt wird.
Prognose einer Hypercholesterinämie
Wie die Prognose einer Hypercholesterinämie ausfällt, hängt von der jeweiligen Form der Fettstoffwechselstörung ab. Allgemein lässt sich ihr Verlauf jedoch durch regelmäßige Bewegung und eine Umstellung der Ernährung günstig beeinflussen. So können dadurch die Cholesterinwerte wieder auf ein gesundes Maß zurückgebracht werden.
Prävention einer Hypercholesterinämie
Ob eine Vorbeugung gegen eine Hypercholesterinämie möglich ist, hängt von der jeweiligen Form der Fettstoffwechselstörung ab. So gibt es gegen die angeborene Hypercholesterinämie keinerlei Präventionsmöglichkeiten.
Anders sieht es jedoch bei der sekundären Form aus. Um einen Anstieg der schädlichen LDL-Cholesterinwerte zu vermeiden, wird empfohlen, sich abwechslungsreich, ballaststoffreich und fettarm zu ernähren. Bestehendes Übergewicht sollte reduziert werden. Ebenfalls wichtig ist ausreichend Bewegung. Es empfiehlt sich, diese wenigstens drei Mal 30 Minuten pro Woche vorzunehmen.
Passend zum Thema
- Grundwissen Medizin: für Nichtmediziner in Studium und Praxis, UTB GmbH, 2017, ISBN 3825248860
- Praxisleitfaden Allgemeinmedizin: Mit Zugang zur Medizinwelt (Klinikleitfaden), Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437224476
- Gesundheits- und Krankheitslehre: Lehrbuch für die Gesundheits-, Kranken- und Altenpflege, Springer Medizin Verlag, 2013, ISBN 9783642369834
- Medizinwissen von A-Z: Das Lexikon der 1000 wichtigsten Krankheiten und Untersuchungen, MVS Medizinverlage Stuttgart, 2008, ISBN 3830434545
- Lexikon der Krankheiten und Untersuchungen, Thieme Verlagsgruppe, 2008, ISBN 9783131429629
- Netter's Innere Medizin, Thieme Verlagsgruppe, 2000, ISBN 3131239611
- Innere Medizin 2019, Herold, 2018, ISBN 398146608X
- Innere Medizin 2020, Herold, 2019, ISBN 3981466098
- Repetitorium für die Facharztprüfung Innere Medizin: Mit Zugang zur Medizinwelt, Urban & Fischer Verlag/Elsevier GmbH, 2017, ISBN 3437233165
Unsere Artikel werden auf Grundlage fundierter wissenschaftlicher Quellen sowie dem zum Zeitpunkt der Erstellung aktuellsten Forschungsstand verfasst und regelmäßig von Experten geprüft. Wie wir arbeiten und unsere Artikel aktuell halten, beschreiben wir ausführlich auf dieser Seite.

