Leben mit Diabetes: Ernährung, Sport, Schulungen und Co.
Die Diagnose Diabetes mellitus ist für die Betroffenen einen herber Schock. Vor allem unerfahrene Patienten müssen nun auf verschiedene wichtige Kriterien genau achten. Auf ein Leben mit Diabetes muss man sich somit zunächst einmal einstellen und dabei Vieles lernen. Das Wissen kann man sich beispielsweise in Schulungen aneignen. Holen Sie sich hilfreiche Tipps zum Leben und Umgang mit Diabetes.
Weit verbreitete Mythen über Diabetes
Diabetes mellitus, auch Zuckerkrankheit genannt, ist leider weit verbreitet. Dennoch fehlt vielen Menschen das nötige Wissen über diese Erkrankung, sodass noch immer zahlreiche Mythen und Missverständnisse im Umlauf sind, was wiederum zu Verunsicherung bei den Diabetikern führt.
Diabetes kommt von zu viel Süßigkeiten
Viele glauben, dass das Naschen von zu viel Süßem Diabetes hervorruft. Das stimmt nicht zwangsläufig. Allerdings führt der Verzehr von großen Mengen an Süßigkeiten leicht zu Übergewicht.
Dieses wiederum gilt als Hauptursache für Diabetes Typ 2. Keinen Einfluss hat der Verzehr von Süßigkeiten dagegen auf Diabetes Typ 1.
Nur ältere Menschen leiden an Typ-2-Diabetes
Typ-2-Diabetes wird auch als Altersdiabetes bezeichnet, da sich die Erkrankung vor allem bei älteren Menschen zeigt. Aufgrund von Übergewicht erkranken jedoch mittlerweile auch immer mehr Kinder und Jugendliche an dieser Diabetesform.
Diabetiker müssen auf strenge Diät achten
Häufig wird mit Diabetes auch eine strenge Diät verbunden. Obwohl Diabetiker auf eine bewusste Ernährung achten müssen, brauchen sie jedoch nicht auf normale Nahrungsmittel zu verzichten. Als sinnvoll bei Diabetes gilt eine fettarme Ernährung mit reichlich
Diabetikern wird empfohlen, sich von Ernährungsexperten oder Ärzten über eine optimale Ernährungsweise beraten zu lassen. Im Laufe dieses Artikels gehen wir noch etwas genauer auf das Thema Ernährung ein.
Alkohol ist für Diabetiker tabu
In der Tat war man lange Zeit der Ansicht, dass Diabetiker keinen Alkohol trinken sollten. Heute wird dagegen die Meinung vertreten, dass geringe Mengen nicht schädlich sind.
Allerdings sollte ein Mann nicht mehr als zwei Glas Bier oder Wein am Tag trinken. Bei Frauen gilt ein Glas als Limit.
Wird diese Menge überschritten, besteht die Gefahr einer Unterzuckerung. Auch auf das Thema Alkohol bei Diabetes gehen wir später noch ein.
Alle Diabetiker haben Übergewicht
Tatsächlich liegt bei zahlreichen Diabetikern Übergewicht vor, doch längst nicht in jedem Fall. So können auch andere Faktoren wie erbliche Veranlagung eine Rolle spielen. Bei vielen Typ-1-Diabetikern besteht sogar Normalgewicht.
Bei Diabetes muss immer Insulin gespritzt werden
Denkt man an die Zuckerkrankheit, kommen einem automatisch Insulinspritzen in den Sinn. Allerdings sind regelmäßige Injektionen mit Insulin nur für Typ-1-Diabetiker erforderlich.
Liegt dagegen Typ-2-Diabetes vor, kann schon eine gesündere Lebensweise, zu der eine ausgewogene Ernährung und mehr Bewegung gehören, dazu beitragen, die Blutzuckerwerte zu verbessern. Bei Bedarf erhalten Typ-2-Diabetiker Tabletten.
Zucker ist für Diabetiker tabu
Auch dies ist nicht richtig. Im engen Rahmen dürfen Patienten mit Diabetes sehr wohl Haushaltszucker zu sich nehmen.
Voraussetzung dafür ist allerdings unbedingt ein gut eingestellter Blutzucker. Als gute Zucker-Alternative eignen sich Süßstoffe.
Diabetiker können kein normales Leben führen
Ein weiterer Mythos ist, dass ein normales Leben mit der Zuckerkrankheit nicht mehr möglich ist. Es ist aber keineswegs so, dass Diabetiker ihrer Erkrankung hilflos ausgeliefert sind.
So kann der Verlauf der Zuckerkrankheit durchaus positiv beeinflusst werden. Wichtig ist, dass man sich nach der Diagnose Diabetes gut über die Erkrankung informiert, um Ängste und Unsicherheiten zu begegnen.
Wie man diese Unsicherheiten beseitigt, zeigen wir in den folgenden Abschnitten dieses Artikels...
Den richtigen Umgang lernen
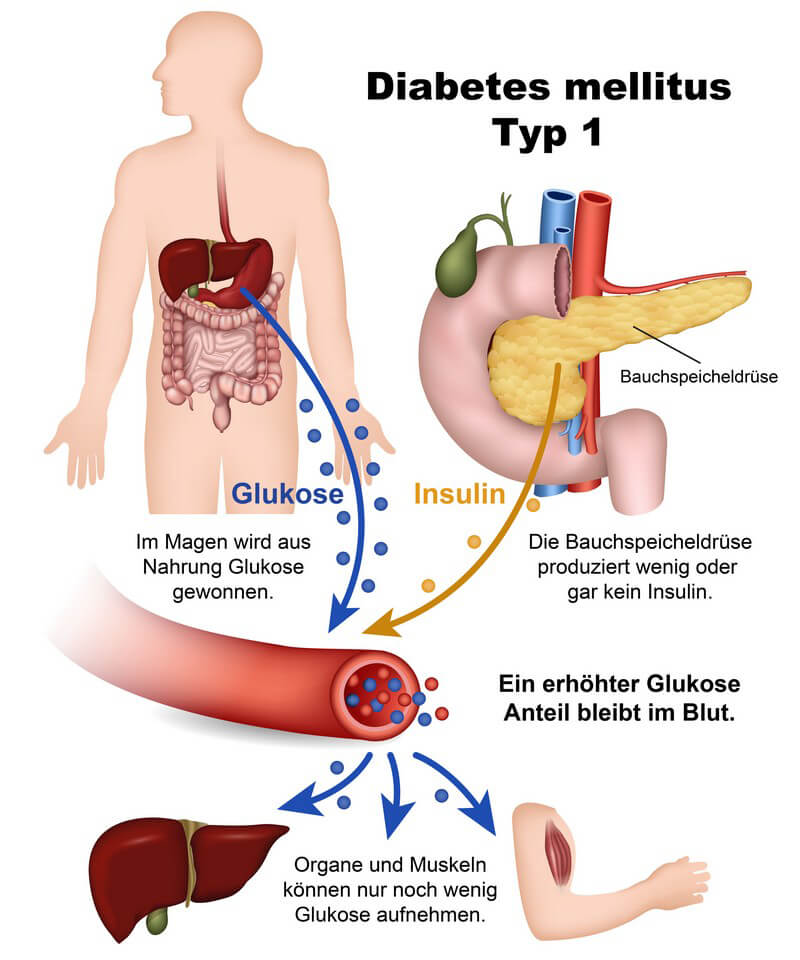
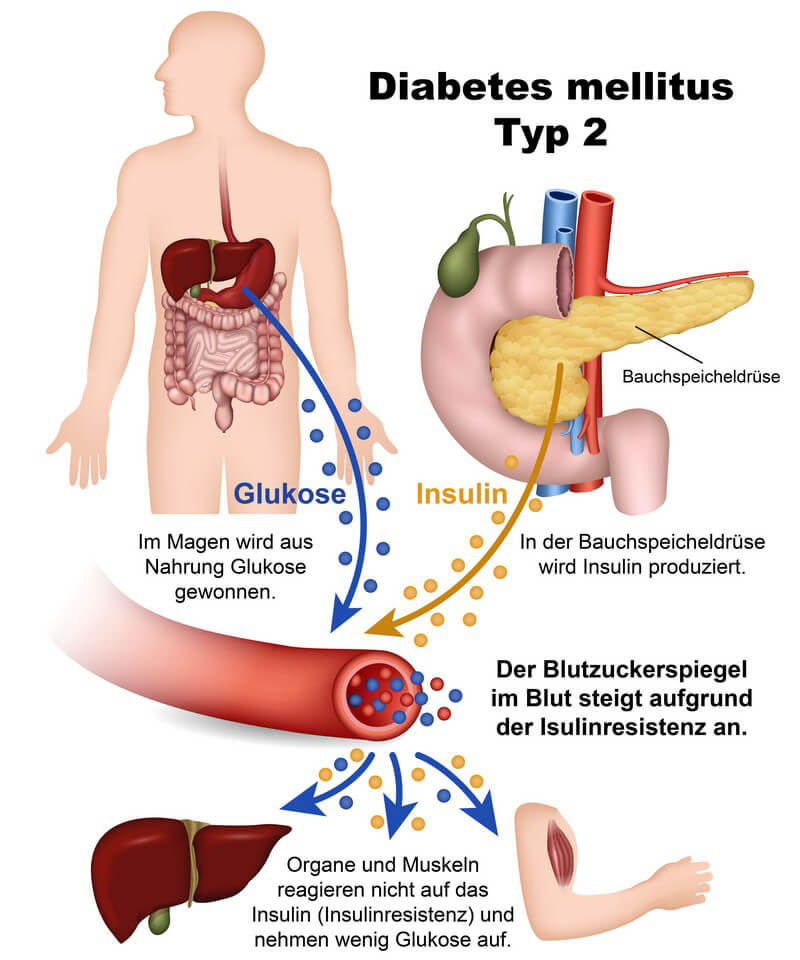
Unter Diabetes mellitus, auch als Zuckerkrankheit bekannt, versteht man eine Gruppe von Stoffwechselkrankheiten. Sie alle haben gemeinsam, dass es dabei zu erhöhten Blutzuckerwerten kommt. Zu den wesentlichen Formen von Diabetes gehören Typ-1-Diabetes und Typ-2-Diabetes.
Während Typ 1 durch Insulinmangel entsteht, tritt bei Typ 2 eine Insulinresistenz auf. Die am häufigsten vorkommende Diabetesform ist Typ 2, der in Deutschland mehr als 90 Prozent aller Diabetes-Fälle ausmacht.
Für die Betroffenen bedeutet die Diagnose Diabetes erst einmal einen Schock. Für eine erfolgreiche Behandlung ist es jedoch wichtig, dass sich der Patient so gut wie möglich mit seiner Krankheit auskennt. So müssen Typ-1-Diabetiker lernen, ihren Blutzuckerspiegel eigenständig durch die Anwendung von Insulin sowie eine bestimmte Ernährungsweise zu regulieren.
Außerdem ist es wichtig, dass ein Diabetiker über die Auswirkungen von Lebensmitteln, Medikamenten oder sportlichen Betätigungen auf den Blutzuckerhaushalt Bescheid weiß.
Hilfreiche Tipps
Befolgt man einige Tipps, erleichtert dies die Behandlung der Zuckerkrankheit. Zunächst einmal empfiehlt es sich, die Erkrankung zu akzeptieren und den richtigen Umgang mit ihr zu erlernen. Besonders wichtig ist die Deutung der Symptome, die bei zu hohem oder zu niedrigem Blutzucker auftreten.
Bei Typ-1-Diabetes ist eine regelmäßige Zufuhr von Insulin erforderlich. Daher müssen die Betroffenen lernen, wie sie sich das Hormon selbst injizieren. Unerfahrenen Diabetikern wird empfohlen, sich vom behandelnden Arzt oder einer Diabetes-Ambulanz ausführlich beraten zu lassen.
Wissen in Schulungen aneignen
Hilfreich können auch spezielle Diabetiker-Schulungen sein. Dabei arbeiten Ärzte und Ernährungsexperten eng mit dem Patienten zusammen, um diesem das nötige Wissen über die Krankheit und deren Behandlung zu vermitteln. Dazu gehören unter anderem Informationen über
- die Entstehung von Diabetes
- mögliche Folgeerkrankungen
- Warnsignale von Über- oder Unterzuckerung
- die Dosierung von Medikamenten sowie
- die richtige Ernährungsweise.
Die Schulung sollte so rasch wie möglich nach der Erstellung der Diagnose in Angriff genommen werden.
Blutzuckertagebuch und Kontrolluntersuchungen
Ebenfalls wichtig für unerfahrene Diabetiker ist das Führen eines Blutzuckertagebuchs. Darin werden Beobachtungen und Messwerte notiert, was die Einstellung des Diabetes erleichtert.
Unverzichtbar sind auch regelmäßige Kontrolluntersuchungen beim Arzt. Diese dienen dazu,
- den Blutzuckerspiegel
- Blutfettwerte
- Urin
- Blutdruck
- Nieren und
- Füße
zu überprüfen. Darüber hinaus sollte mindestens einmal im Jahr eine Augenuntersuchung erfolgen, denn durch die Zuckerkrankheit besteht die Gefahr, dass die Augen in Mitleidenschaft gezogen werden.
Weitere Tipps zur richtigen Vorgehensweise
Da es bei bestimmten anderen Krankheiten, wie zum Beispiel einer Grippe, zu Komplikationen kommen kann, muss rasch ein Arzt aufgesucht werden, wenn eine solche Erkrankung auftritt. Um einer Unterzuckerung entgegenzuwirken, empfiehlt es sich, stets Traubenzucker bei sich zu haben.
Für Typ-2-Diabetiker ist es wichtig, den bisherigen Lebensstil zu ändern, um eine Besserung der Zuckerkrankheit zu erzielen. Dazu gehören neben einer ausgewogenen Ernährung auch regelmäßige Bewegung und Gewichtsreduktion.
Auf die erwähnten Schulungen gehen wir im Folgenden etwas genauer ein...
Coping für Diabetiker - Schulungen wirken Krisen entgegen
Insulinspritzen, Ernährungsumstellung, Blutzuckermessen - Diabetiker müssen lernen, ihren Alltag neu zu organisieren. Doch viele Patienten haben Schwierigkeiten, ihr Wissen in die Praxis umzusetzen. Coping-Schulungen helfen, alte Verhaltensmuster abzulegen und wirken Krisen entgegen.
Mehr Sicherheit im Umgang mit Diabetes
Derzeit leben in Deutschland rund sechs Millionen Diabetiker. Nach der Diagnosestellung müssen Patienten lernen, ihre Krankheit zu akzeptieren.
Informationsschulungen sind zwar hilfreich und vermitteln umfangreiches Wissen, dennoch hapert es häufig mit der Umsetzung. Viele Diabetiker haben Probleme, die Krankheit zu verarbeiten oder es mangelt an Motivation.
In extremen Fällen kommt es zu seelischen Krisen und Betroffene führen die Selbstbehandlungen nicht mehr sorgfältig durch. Diabetes wird als Belastung empfunden, das Selbstbewusstsein leidet.
Coping-Schulungen vermitteln Diabetikern mehr Sicherheit im Umgang mit ihrer Erkrankung und bei der Bewältigung von Krisen. Beim Coping werden die Ursachen für die Probleme erforscht und alte Verhaltensmuster durchbrochen. Diabetes-Patienten gewinnen wieder mehr Zuversicht durch individuelle Behandlungsprogramme.
Positive Coping-Strategien als neue Kraftquelle
Ärzte, Diabetologen, Pädagogen und Psychologen haben positive Coping-Strategien entwickelt, die Diabetes-Patienten helfen, festgefahrene Gedanken und Verhaltensmuster zu lösen. In individuell aufgebauten Schulungen lernen Diabetiker ihre Stärken kennen und ihre Gefühle besser einzuschätzen.
Die durchdachten Strategien dienen als neue Kraftquelle und verstehen sich als individueller Prozess. Coping unterliegt keinen festen Regeln und wird immer an das persönliche Krankheitsempfinden angepasst.
Positive Coping-Strategien beinhalten Ansätze wie:
- Erlernen persönlicher Problemanalyse
- Eigene Ziele finden und Stärken erkennen
- Aufbau von Selbstbewusstsein und Nutzung eigener Ressourcen
- Mehr Motivation und Sicherheit für die Selbstbehandlung
Kompetente Unterstützung durch erfahrene Coping-Trainer
Coping hilft Diabetikern bei der Akzeptanz und Bewältigung ihrer Erkrankung. Coping-Schulungen führen zu einer positiven Lebenseinstellung und erleichtern den Alltag im privaten und beruflichen Bereich.
Kompetente Unterstützung finden Betroffene bei erfahrenen Coping-Trainern, die spezielle Seminare absolviert haben. Zahlreiche
- Kliniken
- Schwerpunkt-Praxen
- Diabetes-Zentren und
- Landesverbände
bieten Coping-Schulungen für Typ-1- oder Typ-2-Diabetiker an. An den Schulungen nehmen vier bis sechs Diabetiker teil.
In der Regel werden drei Termine vergeben, die sich jeweils über drei Stunden erstrecken. Die Schulungseinheiten bauen aufeinander auf. Die Gruppe arbeitet gemeinsam individuelle Strategien aus, die das Leben mit Diabetes erleichtern.
Nähere Informationen und Adressen in der Nähe finden Betroffene im Internet. Auch Diabetologen wissen, wo und wann Coping-Kurse stattfinden.
Hilfreiche Unterstützung können Diabetiker aber auch von anderen erhalten - nicht immer müssen dies Mitmenschen sein...
Die besondere Gabe von Diabetes-Spürhunden
Dass Hunde als Blindenhunde eine große Hilfe sind, ist längst bekannt. Doch auch als Diabetes-Spürhunde können sie zum Einsatz kommen.
Fähigkeiten und Aufgaben eines Diabetiker-Warnhundes
Als Diabetiker-Warnhunde oder Diabetes-Spürhunde bezeichnet man speziell ausgebildete Assistenzhunde, die über die besondere Gabe verfügen, eine Unterzuckerung zu erkennen. Unter Umständen kann Diabetes mellitus Typ 1 einen lebensbedrohlichen Verlauf nehmen.
So besteht die Gefahr, dass die Patienten innerhalb von 15 Minuten unterzuckern, ohne dies zu bemerken, und ins Koma fallen. Kommt es zu einer Hypoglykämie (Unterzuckerung), führt dies im Körper des Diabetikers zu bestimmten chemischen Vorgängen. Ein speziell ausgebildeter Diabetes-Spürhund verfügt über die Fähigkeit, diese Prozesse im Schweiß und im Atem des Patienten zu riechen und darauf wie ein Wachhund zu reagieren.
So schlägt der Hund im Notfall Alarm, was unter Umständen sogar Leben rettet. Darüber hinaus müssen sie aber noch andere Aufgaben erfüllen können, um Menschen, die unter Diabetes mellitus Typ 1 leiden, zu helfen.
Allerdings ist das Erkennen von Unterzuckerung nicht die einzige Fähigkeit, über die ein Diabetiker-Warnhund verfügt. So lecken die speziell ausgebildeten Tiere ihrem Herrchen oder Frauchen die Hand bei einem zu niedrigen Blutzuckerspiegel oder bringen ihnen sogar Saft oder Traubenzucker. Wichtige Kriterien, die der Hund erfüllen muss, sind eine perfekte Erziehung sowie ein Minimum an speziellen Trainingsstunden.
Für ist ein Diabetes-Spürhund geeignet?
Als sinnvoll gilt ein Diabetes-Spürhund für Typ-1-Diabetiker, die
- mit ihrer Zuckerkrankheit Probleme haben
- alleine leben
- unter Hypowahrnehmungsstörungen oder Begleiterkrankungen leiden oder
- bei denen es in der Nacht zu einer Unterzuckerung kommt.
Aber auch für Kinder mit Diabetes sind Diabetiker-Warnhunde hilfreich und tragen zur Normalisierung ihres Lebens bei. Des Weiteren profitieren die Eltern des Kindes von dem Diabetes-Spürhund, weil sie nicht ununterbrochen auf den Blutzuckerspiegel ihres Sprösslings achten müssen.
Ausbildung zum Diabetes-Spürhund
Schätzungen zufolge verfügen etwa drei Prozent aller Hunde über die Fähigkeit, Unterzuckerungen zu erkennen, ohne dafür ausgebildet worden zu sein. Um zu einem hilfreichen Diabetiker-Warnhund zu werden, müssen sie jedoch eine spezielle Ausbildung absolvieren, bei der sie bis zu 250 unterschiedliche Kommandos erlernen.
Die Ausbildung zum Diabetes-Spürhund und Assistenzhund beginnt in der Regel im Alter zwischen acht Wochen und zwei Jahren. Unter Umständen eignen sich aber auch ältere Tiere für eine Ausbildung. Diese nimmt 12-18 Monate in Anspruch. Wichtig ist, dass der Vierbeiner über eine große Lernwilligkeit verfügt und besonders sozial und sensibel ist.
Kosten
Je nachdem, an welcher Hundeschule die Ausbildung zum Diabetiker-Warnhund absolviert wird, betragen die Kosten zwischen 5.000 und 17.000 Euro. Da die Krankenkassen Diabetiker-Spürhunde im Gegensatz zu Blindenhunden noch nicht als Hilfsmittel anerkennen, übernehmen sie die Kosten für die Ausbildung nicht.
Ein weiteres Thema, über welches Diabetiker Bescheid wissen sollten, ist der Gesundheitspass.
Aufbau und Nutzen des Gesundheitspasses für Diabetiker
Der Gesundheitspass für Diabetes wurde von Medizinern und Patienten gemeinsam entwickelt und 1995 in Deutschland eingeführt. In dem Dokument, das die Größe eines Reisepasses hat, stehen wichtige Daten über den Patienten und dessen Erkrankung.
Die Idee zur Einführung eines Gesundheitspasses entstand 1989 nach einem Treffen von Diabetes-Spezialisten aus ganz Europa. Dabei wurde überlegt, auf welche Weise man die Versorgung von Diabetikern auf dem gesamten Kontinent verbessern konnte.
Ziel und Zweck
Ziel des Gesundheitspasses ist somit eine verbesserte Therapie und Betreuung von Patienten, die an Diabetes mellitus (Zuckerkrankheit) leiden. Das heißt, dass der Patient durch regelmäßige Einträge in das Dokument über die Entwicklung seines Gesundheitsstands informiert wird.
Darüber hinaus dient der Gesundheitspass zur Verbesserung der Kommunikation zwischen Ärzten und Patienten. Mithilfe des Gesundheitspasses sollen sowohl Ärzte als auch Patienten an regelmäßige Kontrolluntersuchungen erinnert werden, um rechtzeitig Folgekrankheiten entgegenzuwirken.
Mittlerweile gibt es in Europa Millionen Gesundheitspässe. In Deutschland werden sie von der Deutschen Diabetes-Gesellschaft herausgegeben.
Aufbau
Der Gesundheitspass umfasst insgesamt 28 Seiten, die sämtliche relevanten Daten über die Krankheit und ihren individuellen Verlauf enthalten. Dazu gehören vor allem
- der jeweilige Diabetes-Typ
- die Form der Therapie
- die verordneten Medikamente
- die Adresse des behandelnden Arztes und
- mögliche Probleme wie zum Beispiel schwere Unterzuckerungen.
Ebenfalls im Gesundheitspass stehen sollten
- Name und Adresse des Patienten
- Krankenhausaufenthalte
- Krankheitstage
- Untersuchungsergebnisse
- Daten zur Selbstkontrollen von Harnzucker oder Blutzucker sowie
- Kontaktadressen von Verwandten oder Freunden, die im Notfall zu informieren sind.
Darüber hinaus werden im Gesundheitspass die wichtigsten medizinischen Begriffe zum Thema Diabetes erklärt und die angestrebten Therapieziele vermerkt.
Untersuchungen
Der Gesundheitspass für Diabetiker hat eine Laufzeit von fünf Jahren und bleibt im Besitz des Patienten, der ihn stets bei sich tragen sollte. Es wird empfohlen, den Pass bei jedem Arztbesuch vorzulegen, selbst dann, wenn man nicht dazu aufgefordert wird.
In dem Dokument enthalten ist auch eine Tabelle mit empfohlenen Untersuchungen. Falls erforderlich, sollte der Diabetiker diese Untersuchungen vom Arzt verlangen.
Zu den wichtigsten Untersuchungen bzw. Dokumentationen pro Quartal gehören
- die Messung des HbA1c-Wertes
- die Messung des Blutdrucks
- die Ermittlung des Gewichts, sowie
- eine Fußinspektion.
Zudem sollten einmal im Jahr
- eine Augenuntersuchung
- ein EKG
- eine Nierenfunktionsuntersuchung
- eine Untersuchung auf verengte Arterien und
- eine Untersuchung des peripheren Nervensystems
vorgenommen werden. Ebenfalls wichtig ist die Ermittlung des Lipidstatus. Erhältlich ist der Gesundheitspass für Diabetiker entweder in Arztpraxen oder beim Deutschen Diabetiker-Bund. Auch für Kinder und Jugendliche wurde ein spezieller Kinderpass herausgebracht, der im Prinzip dem Pass für Erwachsene ähnelt, aber andere Schwerpunkte setzt.
Erkrankt man im jungen Alter an Diabetes, sollten auch die Eltern das nötige Know-How besitzen, um Betroffene im Umgang mit der Zuckerkrankheit zu unterstützen...
Diabetes-Typ-1 in der Pubertät - eine Herausforderung für Teenager und Eltern
Eine Diabetes-Erkrankung kann in jedem Alter auftreten. Der Anteil der Jugendlichen mit Diabetes liegt Schätzungen zufolge bei etwa 25.000 bis 26.000 Erkrankten. Junge Typ-1-Diabetiker müssen sich in der Pubertät nicht nur mit Gefühlsschwankungen und körperlichen Veränderungen plagen, sondern zusätzlich mit der richtigen Zuckereinstellung befassen.
Einfluss von Typ-1-Diabetes auf die Pubertät
Oft setzt die Geschlechtsreife von Mädchen und Jungen mit Diabetes im Vergleich zu gesunden Altersgenossen etwas verzögert ein, insbesondere dann, wenn die Stoffwechseleinstellung schlecht ist und gleichzeitig ein niedriger BMI vorliegt.
Bei der Autoimmunerkrankung Diabetes-Typ-1 greift das eigene Immunsystem die Beta-Zellen (insulinproduzierende Zellen) in der Bauchspeicheldrüse an, was zur Zerstörung dieser Zellen führt. Die Folge ist eine stetige Abnahme der Insulinproduktion. Ab einem gewissen Stadium führt diese Zellzerstörung zum Ausbruch von Diabetes mellitus.
Um die Blutzuckerwerte zu stabilisieren, muss Insulin verabreicht werden. Bei einem schwankenden Insulinspiegel kann es zu einer kritischen Unterzuckerung, zur Übersäuerung des Blutes oder zu einem Anstieg der Blutzuckerwerte kommen.
Während der Pubertät werden die Sexualhormone noch unregelmäßig ausgeschüttet, was die Insulinempfindlichkeit beeinträchtigen kann. Daneben haben Teenager häufig am Morgen hohe Blutzuckerwerte, bedingt durch die vermehrte Freisetzung von Wachstumshormonen.
Diese morgendlich erhöhten Werte bezeichnen Fachleute auch als Dawn-Phänomen. Oft kann dieses Problem mit einer veränderten Dosierung von Basalinsulin am Abend beseitigt werden.
Schlechtere HbA1c-Werte bei Teenagern
Beginnt die Pubertät, verschlechtert sich bei Jugendlichen mit Tpy-1-Diabetes häufig der HbA1c-Wert (Langzeitblutzuckerwert). Dieser Wert wird auch als Blutzuckergedächtnis bezeichnet.
Ab einem Lebensalter von zehn Jahren steigt der Wert bei Typ-1-Kindern bis auf 8,4 Prozent an. Optimal sind HbA1c-Werte von 6,5 bis 7 Prozent.
Hinzu kommt, dass durch ständiges Diskutieren über erhöhte Blutzuckerwerte verstärkt Stresshormone ausgeschüttet werden, was Jugendliche neben den ohnehin schon gravierenden Veränderungen in der Pubertät noch mehr belastet. Je mehr Stress, desto höher das Risiko für einen erneuten Blutzuckeranstieg.
Treiben Jugendliche noch übermäßig viel Sport, ist es nicht einfach, Ernährung und Insulindosis in die richtige Balance zu bringen. Auf Sport sollten junge Diabetiker dennoch nicht verzichten, denn körperliche Aktivitäten stärken das Herz-Kreislauf-System. Ist der Stoffwechsel stabil, sind Heranwachsende mit Typ-1-Diabetes nicht weniger leistungsfähig als gesunde Gleichaltrige.
Elterntipps: Verständnis statt Vorhaltungen
Um gute HbA1c-Werte während der pubertären Phase zu erreichen, ist Organisation und Disziplin erforderlich. Gerade Teenagern fällt es jedoch nicht immer leicht, diszipliniert zu sein und alles exakt zu planen.
Jugendliche Diabetiker wollen nicht auf Partyspaß, Popcorn und Cola verzichten. Wird gefeiert, gegessen und getrunken, kann es passieren, dass das Insulinspritzen vernachlässigt oder gar vergessen wird. Das versetzt Eltern verständlicherweise in Sorge.
Doch Vorhaltungen wegen schlechter Blutzuckerwerte führen nicht weiter. Möglicherweise blocken Teenager dann Gespräche über ihre Diabetes-Erkrankung komplett ab.
Wichtig ist Verständnis für den Wunsch nach einem "normalen" Leben. Bei konstruktiven Gesprächen kann gemeinsam geklärt werden, in welcher Hinsicht sich Tochter oder Sohn einschränken müssen und inwiefern eine Optimierung der Diabets-Therapie möglich ist.
Externe Diabetologen vermitteln zwischen Eltern und Kindern
Auch wenn sich die Langzeitblutzuckerwerte nicht sofort bessern, weil es dem Nachwuchs an der nötigen Disziplin mangelt, sollte die Autoimmunerkrankung nicht zum Dauerthema werden. Feste Termine für Gespräche zur Verbesserung des Diabetes-Managements innerhalb der Familie helfen Jugendlichen, besser mit ihrer Diabetes umzugehen.
Es kann zudem sinnvoll sein, sich professionelle Hilfe zu holen. Externe Diabetologen sind neutral und können zwischen Eltern und Kindern vermitteln. Heranwachsende Typ-1-Diabetiker werden langsam darauf vorbereitet, immer mehr Verantwortung zu übernehmen, Eltern lernen, wie sie Überreaktionen vermeiden.
Natürlich ist es wichtig, mit den Kindern über Themen wie Alkohol, Zigaretten oder Essstörungen zu sprechen. Während junge Nichtdiabetiker gewöhnliche Erfahrungen mit ihrem ersten Rausch machen, kann der übermäßige Genuss von Alkohol bei jugendlichen Diabetikern zur Gefahr werden.
Verbote sind jedoch der falsche Weg und führen zu Heimlichkeiten. Trotz aller Bedenken sollte die Freiheit von Heranwachsenden mit Diabetes-Typ-1 so wenig wie möglich eingeschränkt werden.
Apropos Alkohol - auch im Erwachsenenalter müssen Diabetiker diesbezüglich auf bestimmte Dinge achten...
Alkohol bei Diabetes - die Wirkung von Alkohol richtig einschätzen
Noch vor einigen Jahren plädierten Mediziner für einen absoluten Alkoholverzicht bei Diabetes. Inzwischen belegen Studien, dass Alkohol in der Lage ist, den Blutzucker zu senken. Dennoch sollten Zuckerkranke sich genau über die Risiken informieren, denn Alkohol ist ein Zellgift und schädigt besonders die Organe, die durch die Zuckerkrankheit bereits angegriffen wurden.
Gefahr der Unterzuckerung
Alkohol hemmt die Freisetzung von Zucker aus der Leber. Ab etwa einem Alkoholspiegel von 0,45 Promille kommt es zu einer Beeinträchtigung dieser Zuckerfreisetzung.
Wenn ein Diabetiker Alkohol trinkt, sinkt je nach Menge der Blutzuckerspiegel mal mehr, mal weniger stark ab. Doch zusammen mit Insulin-Präparaten kann es zu einer gefährlichen Unterzuckerung kommen, die in der Regel nach etwa fünf Stunden oder später eintritt.
Ausgiebiges Tanzen verstärkt den Effekt noch. Lebensbedrohlich kann die Lage werden, wenn diese Phase in der Nacht während des Schlafens erreicht wird.
Zudem hat Alkohol viele Kalorien. Ein Gramm Alkohol entspricht dem Kaloriengehalt von einem Gramm Fett. Diabetiker sollten jedoch immer auf ihr Gewicht achten, da zu viele Kilos den Insulinbedarf erhöhen und die Insulinempfindlichkeit einschränken.
Alkohol schädigt das Nervensystem
Besonders gefährlich ist erhöhter Alkoholkonsum bei Diabetikern deshalb, weil er das Nervensystem schädigt. Rund 30 Prozent der Neuropathien bei Diabetes sind alkoholbedingt. Vorwiegend werden die Nervenzellen in den Füßen angegriffen, wodurch die Gefahr ein diabetisches Fußsyndrom zu erleiden, steigt.
Bei einer Diabetes kann es zudem zu Beeinträchtigungen der Potenz kommen. Trinken Zuckerkranke regelmäßig Alkohol, erhöht sich das Risiko von Potenzstörungen zusätzlich.
Vermehrter Alkoholkonsum ist darüber hinaus gefährlich, wenn Diabetiker unter einer koronaren Herzerkrankung leiden. Wer zu häufig Alkohol zu sich nimmt, gefährdet das bereits geschädigte Herz noch mehr.
Typ-2-Diabetiker, die Insulin brauchen und deren Bauchspeicheldrüse nur noch eingeschränkt funktionsfähig ist, sollten vorsichtshalber gar keinen Alkohol trinken. Eine Bauchspeicheldrüsenentzündung mit chronischem Verlauf kann für Diabetespatienten lebensgefährlich werden und zum kompletten Verlust der Bauchspeicheldrüsenfunktion führen.
Auch die Leber kann Schaden nehmen, wenn übergewichtige Zuckerkranke mit einer Leberverfettung regelmäßig Alkohol konsumieren. Stellt die Leber ihre Funktion ein, kommt es zu einer Zirrhose.
Alkohol ja, doch nur unter Beachtung wichtiger Regeln

Diabetiker müssen trotz erhöhter Risiken nicht auf Alkohol verzichten, allerdings ist die Einhaltung wichtiger Regeln nötig:
Bei Alkoholkonsum sollten Zuckerkranke immer gleichzeitig Nahrung mit vielen Kohlenhydraten wie Brot zu sich nehmen. Dadurch wird ein Absacken des Blutzuckerspiegels verhindert.
Es ist ebenfalls wichtig, darauf zu achten, dass körperliche Aktivitäten wie Arbeiten oder Sport den Blutzuckerspiegel nicht ebenfalls senken und bei gleichzeitigem Alkoholgenuss eine Unterzuckerung auslösen können.
Auch die Insulingaben sollten entsprechend angepasst werden, wenn Diabetiker Alkohol trinken. Es empfiehlt sich eine Abstimmung auf das jeweilige Getränk und dessen Anteil an Kohlenhydraten.
Nach dem Alkoholgenuss führt das Spritzen von zusätzlichem Insulin ebenfalls zu einer raschen Absenkung des Blutzuckerspiegels und sollte deshalb unterbleiben.
Das Trinken süßer Alkoholika wie Cocktails oder Liköre sowie alkoholfreies Bier, das große Mengen Malzzucker enthält, lösen dagegen einen sehr schnellen Anstieg des Blutzuckers aus. Bei Sekt und Wein am besten die trockene Variante wählen.
Wenn Diabetiker Alkohol trinken möchten, sollten immer einige Personen über die Stoffwechselerkrankung informiert werden, denn bei einer Unterzuckerung kommt es auf rasche Reaktionen an. Auf keinen Fall darf eine Mahlzeit ausgelassen und durch Alkohol ersetzt werden.
Zuckerkranke sollten außerdem niemals so viel Alkohol konsumieren, dass sie die Kontrolle verlieren, ebenso muss der Blutzucker zwischendurch immer wieder gemessen werden. Auch am anderen Tag ist eine mehrmalige Blutzuckermessung wichtig, um die Anzeichen für eine verzögerte Unterzuckerung sofort zu erkennen.
Und schließlich sollten Diabetiker auch in Sachen Sport und Ernährung einige Punkte beachten...
Fitness zählt bei Diabetes mehr als Übergewicht
Ein Leben mit Typ-2-Diabetes ist neben potentieller Folgeerkrankungen auch mit vielen Einschränkungen verbunden. Bisher raten Ärzte in den meisten Fällen zu einer raschen Gewichtsabnahme, um die Lebensqualität der Betroffenen zu erhöhen. Eine Studie widerspricht dem.
Übergewichtig und fit zu sein, sind nicht zwei sich zwangsläufig ausschließende Attribute. Eine übergewichtige Person, die regelmäßig und ambitioniert Ausdauersport betreibt, diesen Ehrgeiz aber bei der täglichen Ernährung nicht aufbringen kann, ist in der Regel deutlich fitter und leistungsfähiger, als eine normalgewichtige Person, die jedoch keiner geregelten sportlichen Tätigkeit nachgeht. Mit diesem Wissen wollte Dr. Wendy Bennett von der Johns-Hopkins-Universität im amerikanischen Baltimore auf die Frage eine Antwort finden, was für Typ-2-Diabetiker die richtige Empfehlung wäre.
Das Team um Dr. Bennett führte dazu zwei klinische Untersuchungen mit Hauptaugenmerk auf Bluthochdruck, eine potentielle Begleiterkrankung von Diabetes, durch. In der ersten Untersuchung bestand die Probanden-Gruppe aus 119 Typ-2-Diabetikern, während im zweiten Durchgang 98 gesunde Personen befragt wurden.
Die Auswertung der Befragung der Diabetiker-Gruppe zeigte, dass die Patienten vor allem über körperliche Einschränkungen auf Grund fehlender cardiovaskulärer Kondition klagten. Dennoch spielten Probleme, die vom Übergewicht herrühren könnten, ebenfalls eine Rolle, waren jedoch nicht so ausgeprägt.
Dr. Bennett schloss daraus, dass man Patienten neben einer angepassten Ernährung zunächst ein Fitness-Training anraten sollte, und das Hauptaugenmerk bei der Behandlung nicht ausschließlich auf eine diätische Lösung legen sollte.
Nichtsdestotrotz geben wir im Folgenden ein paar Ernährungstipps...
Mediterrane Diät mit viel Fisch hilft Diabetikern
Momentan gibt es keine Heilung für Typ-2-Diabetiker. Wenn die Blutzuckerwerte nicht durch eine Ernährungsumstellung dauerhaft stabilisiert werden können, ist die regelmäßige Einnahme von Medikamenten oder das Spritzen von Insulin unvermeidbar. Durch eine kohlenhydratarme Diät und regelmäßige körperliche Betätigung können die Blutzuckerwerte in vielen Fällen gezielt gesenkt werden.
Merkmale einer fettarmen Ernährung
Eine Diät wird als fettarm eingestuft, wenn nicht mehr als 30 Prozent der täglichen Kalorienmenge von Fetten stammen. Dabei soll laut den gängigen Empfehlungen der Anteil von gesättigten Fettsäuren maximal 10 Prozent der Tagesgesamtkalorien ausmachen. Eine solche Diät basiert auf dem Essen von Obst und Gemüse sowie Vollkornprodukten und fettarmen Eiweißquellen (z.B. Geflügel, Eier, fettreduzierte Milchprodukte).
Merkmale der mediterranen Ernährung
Eine mediterrane Diät erlaubt deutlich mehr Fettkalorien. Rund 40 Prozent der täglichen Kalorienmenge darf aus Fetten stammen. Als Fettquellen dienen hierbei jedoch
und andere Nahrungsmittel, die reich an ungesättigten Fetten sowie Omega-3-Fettsäuren sind. Die Kalorien, die über Kohlenhydrate zugeführt werden, dürfen insgesamt nicht mehr als 50 Prozent der täglichen Kalorienmenge ausmachen. In der Praxis liegt der Anteil auf Grund der typischen Speisen oft unter 35 Prozent.
Die Studie
Bei der Studie wurden 215 übergewichtige Patienten, bei denen erst kurz zuvor Diabetes erkannt wurde und die noch keine antihyperglykämische Medikamententherapie erhalten haben, eine von beiden Diät-Gruppen zugewiesen. Sie mussten die Diät über vier Jahre befolgen.
Ergebnis
Laut den Autoren der Studie benötigten 44 Prozent der Patienten, die der Mediterran-Gruppe zugewiesen wurden, Medikamente, um ihre Blutzuckerwerte zu senken. In der Gruppe, die sich fettarm ernähren musste, waren es hingegen 70 Prozent der Patienten, die auf eine zusätzliche Medikamentierung angewiesen waren. Hinzu kommt die Beobachtung, dass die Patienten der Mediterran-Gruppe insgesamt mehr Gewicht abnehmen und außerdem ihr Risiko, eine Gefäßerkrankung zu erleiden, stärker verringern konnten.
Die Erkenntnisse der Studie sollten Grund zum Umdenken geben und zu einer kritischen Betrachtung der gängigen Praxis führen, in der Diabetikern eine fettarme Ernährungsweise empfohlen wird.
Weihnachtsbäckerei für Diabetiker - die richtigen Zutaten für süßen Genuss
Traditionelles Weihnachtsgebäck enthält meist viel Zucker, Honig, Marzipan und Schokolade. Butter und Nüsse bringen zusätzliche Kalorien.
Diabetiker müssen deshalb aufpassen. Beim Selberbacken lassen sich die Rezepte aber blutzuckerfreundlich abwandeln. Auf die Zutaten kommt es an.
Zucker oder Süßstoff?
Weihnachtsplätzchen lassen sich komplett mit zuckerfreien Süßungsmitteln backen. Das spart Kalorien und hält den Blutzuckerspiegel in Balance. Ein strenges Verbot für Zucker gibt es aber nicht mehr.
Viele Diabetiker reduzieren beim Backen deshalb einfach den Zuckeranteil von herkömmlichen Rezepten. Fast alle Rezepte gelingen auch mit einem Drittel weniger Zucker.
Wer es gern süß mag, kann mit Ersatzstoffen nachsüßen. Mürbeteig und Quark-Öl-Teil gelingen sogar komplett mit Süßstoff. Honig und brauner Rohzucker sind dagegen keine Alternative zum Haushaltszucker. Für den Stoffwechsel sind sie gleichermaßen belastend.
Orangeat, Kuvertüre und Marzipan
Süße Zusätze wie kandierte Früchte, Vanillezucker oder bunte Streusel lassen sich durch zuckerfreie Varianten ersetzen. Statt Orangeat und Zitronat können Diabetiker etwa teilweise die geriebene Schale von Zitrusfrüchten verwenden.
Statt Vanillezucker liefert das Mark der Vanilleschote ein gesundes Aroma. Marzipan, Hagelzucker oder Kuvertüre nur in kleinen Mengen verwenden. Oder Sie lassen die süßen Dickmacher ganz weg. Auch Streusüße wie Stevia eignet sich zum Verzieren von Keksen und Stollen.
Ob Lebkuchen oder Plätzchen - für viele weihnachtliche Rezepte sind Schokolade und Nüsse unverzichtbar. Wer auf den Genuss nicht verzichten möchte, kann die fetthaltigen Kalorienbomben aber entschärfen.
Tatsächlich liefern Nüsse wertvolle Omega-3-Fettsäuren, die unsere Blutgefäße vor Fettablagerung und Verkalkung schützen. Schokolade enthält antioxidative und zellschützende Pflanzenstoffe.
In Maßen ist der Verzehr also gesund. Beim Kauf von Schokolade sollten Diabetiker allerdings auf einen Kakaogehalt von mindestens 70 Prozent achten. Diese hat einen niedrigeren glykämischen Index und positivere Effekte auf die Gefäße.
Hochwertiges Mehl verwenden
Handelsübliches Weizenmehl Type 405 ergibt schön helles Gebäck. Es lässt aber auch den Blutzuckerspiegel rasch ansteigen. Diabetiker greifen deshalb besser zu Vollkornmehl oder zumindest zum dunklerem Weizenmehl Typ 1050.
Darin stecken nicht nur mehr Vitamine, Mineralstoffe und Spurenelemente, es sättigt auch mehr. Aufgrund des hohen Gehalts an Ballaststoffen muss den Rezepten allerdings zusätzliche Flüssigkeit zugefügt werden.
Im Schnitt benötigt ein Vollkornteig 20 Prozent mehr Wasser oder Milch, um zu gelingen. Rezepte, die ohne Flüssigkeit auskommen, lassen sich durch zusätzliche Eier geschmeidiger machen. Auch Fett erzielt diesen Effekt - allerdings erhöht sich dadurch auch der Kaloriengehalt.
Vorsicht bei Fruchtzucker
Fructose galt noch vor wenigen Jahren als ideales Süßungsmittel für Diabetiker. Kaum ein Produkt im Handel kam ohne Fruchtzucker aus. Da Fruchtzucker einen günstigeren glykämischen Index als Haushaltszucker besitzt (59:100), wurde es gerade Keksen und Konfekt in großen Mengen beigefügt.
Tatsächlich zeigt der Blutzuckerspiegel nach dem Verzehr von Fructose langsamer an, und die Bauchspeicheldrüse ist weniger gefordert. Fruchtzucker hat aber auch erhebliche Nachteile: Er macht nicht satt, er belastet die Leber und begünstigt Übergewicht.
Während Haushaltszucker und Traubenzucker über die Insulin-Produktion ein Sättigungsgefühl auslösen, reagiert das Gehirn auf Fructose nur zögerlich. Auch wenn der Fruchtzucker bereits die Zellen überflutet, signalisieren sie keine Sättigung.
Anders als beim einfachen Zucker verfügt der Körper außerdem über keine Fructosespeicher. Die Moleküle müssen in der Leber verstoffwechselt werden.
Wenn gerade keine Energie gebraucht wird, verwandelt die Leber den Fruchtzucker direkt in Fett. Bei dauerhaftem Konsum von hohen Mengen Fructose droht deshalb eine Fettleber - und Übergewicht.
Dieser Prozess droht übrigens nicht nur beim Verzehr von Keksen, Kuchen und Konfekt mit Fructose. Auch viele Saftgetränke und Fertiggerichte enthalten große Mengen Fruchtzucker.
Butter, Öl und Margarine
Neben vielen süßen Kalorien liefert Weihnachtsgebäck reichlich Fett. Gesunde Pflanzenöle lassen sich aber nur bedingt verwenden. Die mehrfach ungesättigten Fettsäuren sind sehr hitzeempfindlich und verwandeln sich im Backofen schnell zu schädlichen Transfettsäuren.
Diabetiker ersetzen Butter deshalb am besten durch backfeste Margarine. Für einen vollen Geschmack können sie einige Tropfen Butteraroma zufügen. Wer kalorienarm genießen möchte, verzichtet außerdem auf das Einfetten der Backform und nutzt stattdessen Backpapier.
Diabetiker müssen in ihrem Alltag also auf einige Punkte achten - steht eine Reise an, sollte man sich auch darauf entsprechend vorbereiten...
Reisen mit Diabetes
Eine Reise als Diabetiker(in) zu unternehmen, ist kein Problem, vorausgesetzt, man bereitet sich gut darauf vor, sodass man die schönste Zeit des Jahres auch unbeschwert genießen kann. Im Folgenden haben wir die wichtigsten Punkte zusammengestellt.
Gesundheitscheck und Packliste
Im Idealfall sollten Patienten eine Reise schon vorzeitig planen - spätestens vier Wochen vor Urlaubsbeginn steht ein Arzttermin an, bei dem man seine Werte checken lässt. Für das Mitführen von Spritzen, Insulin und Co. bekommt man vom Arzt ein Attest ausgestellt. Von Belang ist je nach Reiseziel auch ein entsprechender Impfschutz - dieser steht vier bis sechs Wochen vorher an.
Der Arzt kann seinem Patient zudem noch wichtige Reisetipps mit auf den Weg geben. Bestenfalls notiert man sich vor dem Arzttermin alle Fragen, die man noch hat, um gut informiert und mit einem sicheren Gefühl abreisen zu können. Möchte man ins Ausland reisen, sollte man einen entsprechend übersetzten Diabetikerausweis mitnehmen.
Beim Packen ist auf eine ausreichende Menge der benötigten Medikamente und Utensilien zu achten; diese sollte bei einer Flugreise im Handgepäck verstaut werden. Reist man mit dem Auto, dürfen Insulin und Blutzuckermessgeräte sowie die Teststreifen nicht der Sonne ausgesetzt werden.
Mögliche Insulinanpassung
Auch eine Fernreise ist bei Diabetes möglich; doch hier gilt es, seine Insulindosis an die jeweilige Zeitzone anzupassen. Je nachdem, in welche Richtung man fliegt, werden die Tage kürzer bzw. länger, sodass der Insulinbedarf sinkt bzw. steigt. Dies sollte zuvor ausführlich mit dem Arzt oder Apotheker besprochen werden.
Um Unterzucker zu vermeiden, sollte während des Flugs alle drei Stunden der Blutzucker gemessen werden. Dabei sollten ein wenig höhere Werte als im Normalfall eher akzeptiert werden.
Sitzt man am Steuer, ist es ratsam, alle zwei Stunden eine Pause zu machen, um die Werte zu checken. Auf lange Nachtfahrten sollten Diabetiker verzichten.
- Das große Trias-Handbuch für Diabetiker, Trias, 2001, ISBN 3893736409
- Diabetes heute, mehr Freiheit und Sicherheit, Govi-Verlag, 2003, ISBN 3774107823
- Diabetes in der Praxis, Deutscher Arzte-Verlag, 2002, ISBN 3769111214
- Diabetes mellitus, Urban & Fischer, 2002, ISBN 3437229303
- Diabetes mellitus: Die 24-Stunden-Blutzuckermessung, Kirchheim, Mainz, 2002, ISBN 3874093573
- Diabetes und Sport, Spitta (Auslieferung Wmi), 2001, ISBN 3934211259
- Diabetes- und Sportfibel, Kirchheim, Mainz, 2001, ISBN 3874093387
- Diabetes-Tagebuch : Für Typ-2-Diabetiker, die Normalinsulin spritzen, Kirchheim + Co GmbH, ISBN 3874093166
- Diabetes-Tagebuch für Typ-1-Diabetiker, Kirchheim + Co GmbH, ISBN 3874093255
- Gut leben mit Diabetes Typ 2, Karl F. Haug Fachbuchverlag, 2002, ISBN 3830430450
- Mit Diabetes leben, ohne zu leiden. Handbuch für Betroffene und ihre Angehörigen, Ariston-Vlg., München, 1995, ISBN 3720517306
- Typ-2-Diabetes selbst behandeln : Medias 2 - Patientenhandbuch, Kirchheim + Co., ISBN 3874093883
- Zufrieden Leben mit Diabetes, Krenn, 2004, ISBN 3902351284
- Diabetes-Handbuch, Springer Medizin Verlag, 2013, ISBN 9783642349430
Unsere Artikel werden auf Grundlage fundierter wissenschaftlicher Quellen sowie dem zum Zeitpunkt der Erstellung aktuellsten Forschungsstand verfasst und regelmäßig von Experten geprüft. Wie wir arbeiten und unsere Artikel aktuell halten, beschreiben wir ausführlich auf dieser Seite.
